Tularämie, Hasenpest
Die Tularämie kann von Hasen, Kanninchen und Nager übertragen werden
Erstmals wurde eine Tularämie-Erkrankung, die von einem Hamster aus einer Tierhandlung übertragen wurde, aus den USA gemeldet. Tularämie (Hasenpest) ist eine seltene Zooanthroponose, die in Nordamerika, Ost- und Nordeuropa beheimatet ist. Gerade mit der zunehmenden Zahl von Hobbyjägern, gewinnt diese Infektion auch an reisemedizinischer Bedeutung.

Epidemiologie der Tularämie
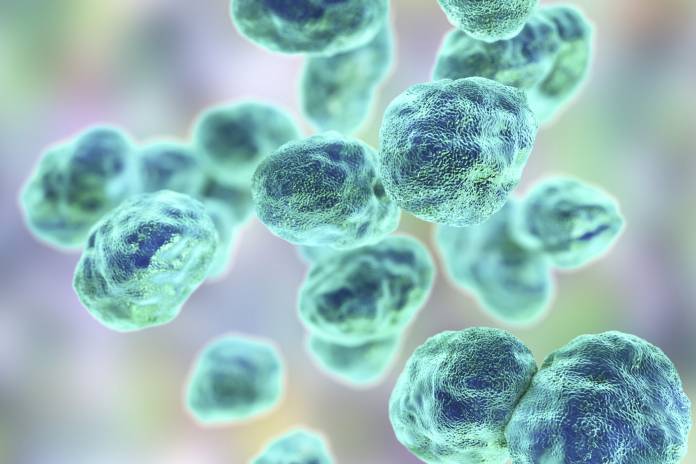
Hervorgerufen wird Tularämie durch das pleomorphe, gramnegative Stäbchenbakterium, Francisella tularensis. Die Erkrankung ist durch eine primäre ulzeröse Läsion, regionale Lymphadenopathie, typhoidalen Symptome, Bakteriämie und/oder Pneumonie charakterisiert. Hauptsächlich sind Jäger, Fleischer, Kürschner, Bauern, aber auch Laborpersonal von dieser Infektion betroffen. Tierisches Reservoir sind überwiegend freilebende Hasen, Kaninchen und Nager. In diesen Tieren können die Bakterien persistieren, ohne dass dies zum Tod des Wirtstieres führt.
Symptome der Tularämie
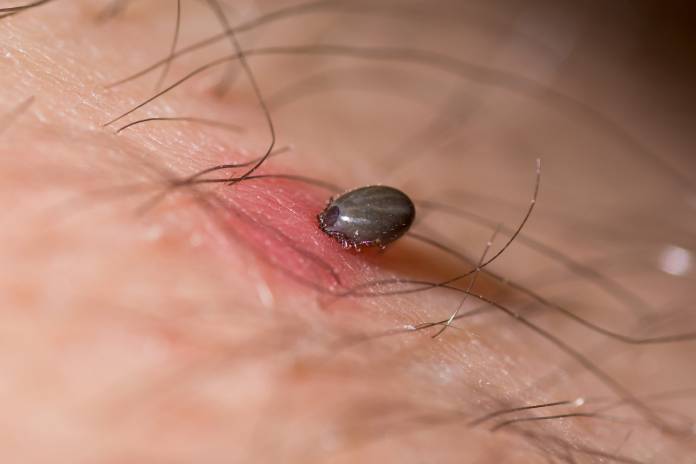
Die Aufnahme der Erreger erfolgt beim Menschen über den Genuss infizierter Nahrungsmittel, Verletzungen der Haut oder Inhalation. Von epidemiologischer Bedeutung ist zudem die Übertragung durch verschiedene Zeckenarten. Auch direkter oder indirekter Kontakt mit infektiösen lebenden oder toten Tieren oder kontaminiertem Staub gelten als Infektionsquelle. Sofern beim Umgang mit infizierten Materialien die Möglichkeit der Aerosolbildung besteht, stellt dies eine hohe Infektionsgefahr dar. Eine Übertragung von Mensch zu Mensch kommt nicht vor. Die Inkubationszeit ist vom Infektionsweg und der Inokulationsdosis abhängig und beträgt in der Regel 3 bis 5 Tage. Die Erkrankung beginnt mit abrupt einsetzendem hohen Fieber, Kopfschmerzen, Schüttelfrost, Übelkeit, Erbrechen und Erschöpfungszuständen. Klinisch lassen sich die ulzeroglanduläre (87%), okuloglanduläre (3%), glanduläre (2%) und typhoidale (8%) Verlaufsform unterscheiden. Bei der ulzeroglandulären Form finden sich die Primärläsionen an den Händen und Fingern. Die okuloglanduläre Form erfolgt meist durch Kontamination des Auges über Läsionen an den Fingern. Bei der glandulären Form, bei der meist die zervikalen Lymphknoten betroffen sind, fehlen kutane Läsionen, so dass hier die orale Aufnahme angenommen werden muss. Die typhoidale Form imponiert als hochfieberhafte Erkrankung, die oftmals von pulmonalen Symptomen begleitet wird. Nach überstandener Infektion resultiert vermutlich eine lebenslange zelluläre Immunität.
Nachweis der Tularämie
Die Diagnostik erfolgt zum einem durch die kulturelle Anzüchtung des Erregers, die nur in spezialisierten Labors erfolgen kann. Alternativ steht der Nachweis bakterieller DNA mittels Nukleinsäureamplifikationsmethoden zur Verfügung. Auch der Nachweis von Antikörpern kann diagnostisch hilfreich sein.
Therapie
Die Therapie erfolgt mit Streptomycin (i.m.) in Kombination mit Doxycyclin über mindestens 10 bis 14 Tage. Allerdings kommt es unter der Therapie rasch zur Resistenzentwicklung gegen Streptomycin. Für die Rezidivprophylaxe wird Doxyzyklin empfohlen. Alternativ kann auch Ciprofloxacin zur Behandlung eingesetzt werden.
Prophylaxe
In Endemiegebieten sollte unbedingt einen konsequenten Schutz vor Zeckenstichen durch geeignete Kleidung sowie die Anwendung von Repellenzien geachtet werden. Bei Tätigkeiten, die mit einem Risiko einer Ansteckung behaftet sind, wie zum Beispiel Ausweiden von erlegten Hasen bzw. Häuten von kranken Wildtieren, sollten unbedingt Handschuhe getragen werden. In den USA steht für besonders exponierte Hochrisikopersonen ein aktiver Impfstoff zur Verfügung.
Meldepflicht
Nach dem Infektionsschutzgesetz §7 ist der Labornachweis einer akuten Infektion namentlich meldepflichtig. So werden jährlich in Deutschland etwa 1 bis 3 Fälle registriert.


Letzte Aktualisierung am 02.03.2021.