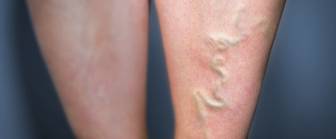
Venenentzündung (Phlebitis)
Von der Phlebitis sind häufig Venen im Bein betroffen
Eine Venenentzündung tritt in den meisten Fällen an oberflächlich liegenden Venen der Beine auf. Seltener sind Venenentzündungen an den Armen oder an tiefer liegenden Venen. Die Venenentzündung, von den Ärzten als Phlebitis bezeichnet, ist örtlich begrenzt. In einem bestimmten Abschnitt einer Vene entzündet sich die Venenwand, der Patient erleidet eine Phlebitis. Durch die Venenentzündung kann es zu einer Thrombosebildung kommen. Im Bereich der entzündeten Venenwand bildet sich hierbei ein Blutgerinnsel. Im umgekehrten Fall kann sich eine Venenwand durch ein bereits bestehendes Blutgerinnsel entzünden. Tritt eine Thrombose in Kombination mit einer oberflächlichen Phlebitis auf, sprechen die Ärzte von einer Thrombophlebitis. Die Entzündung tief liegender Venen mit Thrombusbildung (Blutgerinnseln) wird Phlebothrombose genannt.
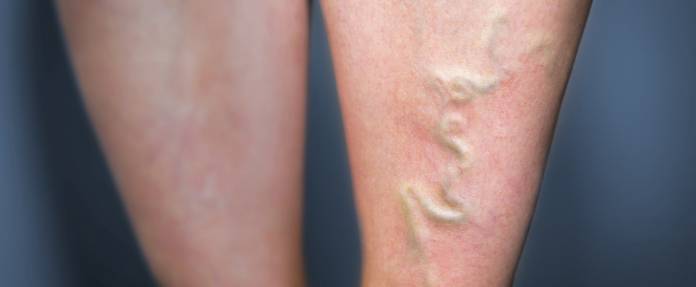
Grundsätzlich muss die tief liegende Venenentzündung von einer oberflächlich angesiedelten Phlebitis abgegrenzt werden. Die beiden Arten der Venenentzündung müssen unterschiedlich behandelt werden. Selbst der Krankheitsverlauf gestaltet sich bei der oberflächlichen und der tief liegenden Venenentzündung abweichend. Die Venenentzündung tritt allgemein recht häufig auf. Die oberflächliche Venenentzündung gilt in den allermeisten Fällen als harmlos. Sie sollte dennoch unbedingt von einem Arzt behandelt werden, um mögliche Komplikationen durch die Entzündung auszuschließen.
Ursachen der Venenentzündung (Phlebitis)
Venenentzündungen können aus unterschiedlichen Risikofaktoren resultieren. Zumeist ist ein verlangsamter Blutfluss verantwortlich für eine Thrombophlebitis (Entzündung oberflächlicher Venen). Die häufigste Ursache für die oberflächlichen Venenentzündungen sind Krampfadern (Varizen). Die Krampfadern sind besonders anfällig für die Entzündung der Venenwand. Die Venenwände sind bei Krampfadern stark erweitert. Ein verminderter Blutfluss ist die Folge. Im weiteren Verlauf verkleben die Blutplättchen (Thrombozyten) durch den behinderten Blutfluss und ein Blutgerinnsel entsteht. Der Blutfluss wird daraufhin weiter gehemmt. Der Körper reagiert daraufhin mit einer Entzündung der Venenwand.
Krampfadern treten am häufigsten an den Beinen auf. Daher sind die oberflächlichen Venenentzündungen zumeist an den unteren Extremitäten angesiedelt. Vor allem langes Stehen und Sitzen fördert die Phlebitis. Weitere häufige Grundursachen für die oberflächliche Phlebitis sind die Bettlägerigkeit und ein Gipsverband. Enge Kleidung, Operationen, die Pille, ein zu langes Sitzen auf einer harten Stuhlkante können ebenfalls eine Phlebitis fördern.
Ferner kann die Phlebitis durch einen Venenverweilkatheter, Infusionszugänge und Spritzen ausgelöst werden. Die Verletzung der Vene bewirkt eine entzündliche Reizung der Gefäßwand. Außerdem können Bakterien eindringen und dort eine Infektion verursachen.
Weitere bekannte Ursachen und Risikofaktoren für die Phlebitis sind:
- bakterielle Infektionen
- Sepsis (Blutvergiftung, eine über den Blutkreislauf ausgebreitete Entzündung)
- Herzschwäche
- Herzinfarkt
- Vererbung
- das höhere Alter des Patienten
- starkes Übergewicht
- starkes Rauchen
- Dehydrierung
- Verletzung der Venen durch stumpfe Einwirkung
- Reizung der Venenwand durch Medikamente
Neben der „normalen“ Thrombophlebitis kennen die Ärzte einige Sonderformen der Venenentzündung. Zu diesen gehört die Thrombophlebitis migrans, eine Entzündung der Venen, die in Schüben an verschiedenen Stellen im Körper auftritt. Hierbei ist in vielen Fällen kein erkennbarer Grund für die Venenentzündung auszumachen. Tumorerkrankungen, schwere Infektionen und Allergien können die Ursachen für diese Form der Phlebitis sein.
Symptome einer Venenentzündung
Die oberflächlichen und die tief liegenden Venenentzündungen sind in aller Regel mit eindeutigen Symptomen verbunden. Bei einer oberflächlichen Venenentzündung schmerzt der betroffene Venenabschnitt spürbar. Es zeichnet sich in vielen Fällen ein roter, geschwollener Strang auf der Haut ab. Die betroffene Gliedmaße ist hierbei meist nur geringfügig angeschwollen. Die Haut über der entzündeten Vene ist in vielen Fällen warm und druckempfindlich. Bei Druck auf das entzündete Gefäß verspürt der Patient Schmerzen.
Resultiert die Phlebitis aus einer bakteriellen Infektion, kann Fieber auftreten.
Bei einer tief liegenden Phlebitis an den Beinen können sich folgende Symptome zeigen:
- Spannungsgefühl und ziehender Schmerz an der betroffenen Extremität
- Druckschmerz an der betroffenen Stelle
- Wadenschmerzen, sobald der Patient seine Fußspitze hochzieht oder wenn Druck auf die Ferse ausgeübt wird
- blaurote Färbung der Haut an der betroffenen Stelle
- Gefäße treten im Bereich der Phlebothrombose oft deutlich hervor
- in manchen Fällen Fieber und Krankheitsgefühle
- Bewegungseinschränkung der betroffenen Gliedmaße
Sobald eines oder mehrere dieser Symptome in Erscheinung treten, sollte der Betroffene einen Arzt aufsuchen. Vor allem durch eine tief liegende Venenentzündung können ernste Komplikationen entstehen. Der Arzt ist in der Lage, die tief liegende Phlebitis von der oberflächlichen Venenentzündung abzugrenzen. Dies ist von hoher Wichtigkeit, um das Risiko auf Komplikationen einschätzen zu können. Durch eine tief liegende Phlebitis kann es beispielsweise zu einer Lungenembolie kommen, sofern sich das Blutgerinnsel löst, in die Lungenblutgefäße gespült wird und dort eine Verstopfung verursacht.
Diagnose einer Venenentzündung
Zur Beginn der Diagnose führt der Arzt erst ein Gespräch mit dem Patienten. Im Rahmen dieser Anamnese erkundigt sich der Mediziner nach der Krankheitsgeschichte des Patienten. Nach der Symptomschilderung durch den Patient befragt der Arzt den Betroffenen beispielsweise zu in der Vergangenheit aufgetretenen Venenentzündungen und ob Krampfadern vorliegen. Ferner sind für die Diagnose die Einnahme bestimmter Medikamente und bei weiblichen Patienten die Anwendung der Pille von Bedeutung.
Im Anschluss an dieses Gespräch führt der Arzt eine körperliche Untersuchung durch. Er sichtet die betroffene Region und kann in den meisten Fällen die Venenentzündung an deren typischen Merkmalen erkennen. Die entzündete Vene zeichnet sich als verdickter, roter Strang auf der Haut ab. Vorsichtig tastet der Arzt die betroffene Stelle daraufhin ab. Der Patient verspürt hierbei Druckschmerzen. Im weiteren Verlauf der Diagnose führt der Arzt noch eine Ultraschalluntersuchung durch. Hierbei ist eine Verdickung der entzündeten Venenwand erkennbar. Um den Blutfluss in der Vene optisch darzustellen, führen die Ärzte noch eine Dopplersonografie durch. Durch diese spezielle Methode der Ultraschalluntersuchung wird der Blutfluss in der Vene farblich dargestellt. Eventuell vorhandene Blutgerinnsel lassen sich mithilfe dieser Untersuchung zielsicher sichten. Die Blutgerinnsel zeigen sich als klar erkennbares Strömungshindernis.
Sofern ein Verdacht auf eine tief liegende Phlebitis vorliegt, müssen die Ärzte noch weitere Untersuchungen ansetzen. Diese sind beispielsweise eine Blutuntersuchung, ein CT oder ein MRT. In manchen Fällen ist ein Kontrastmitteldarstellung der Venen notwendig. Diese Untersuchung wird von den Ärzten als Phlebografie bezeichnet.
Abgrenzung von anderen Erkrankungen
Bezüglich der Unterscheidung von Erkrankungen ist es wichtig, die oberflächliche Venenentzündung von der tief liegenden Phlebitis abzugrenzen. Eine weitere mögliche Erkrankung, die der Arzt abgrenzen muss, ist eine bakterielle Infektion der obersten Hautschichten und der Lymphwege (Erysipel). Ferner kann eine akute Entzündung vom Unterhautfettgewebe (Erythema nodosum) im Bereich des Beins in Form von rötlichen Knoten vorliegen. Eine weitere mögliche Erkrankung ist das Lemierre-Syndrom. Bei dieser Erkrankung handelt es sich aus einer Kombination aus einer eitrigen Thrombophlebitis im Halsbereich an einer sogenannten Drosselvene und einer septischen Embolie (Gefäßverlegung und Blutvergiftung). Um diese Erkrankungen abzugrenzen, führen die Ärzte im Zweifelsfall spezielle Untersuchungen durch. In den meisten Fällen ist eine Phlebitis mithilfe der oben genannten Diagnoseverfahren klar erkennbar.
Prognose bei einer Phlebitis
Wird eine oberflächliche Phlebitis frühzeitig erkannt und behandelt, sind keine Komplikationen zu erwarten. Venenentzündungen bilden sich bei einer fachgerechten Behandlung schnell wieder zurück und die Symptome klingen ab. Schwerwiegende Folgen wie Lungenembolien sind dabei sehr selten. Sofern sich ein Blutgerinnsel an der Mündung zu einer tieferen Vene bildet, kann sich aus der zuvor oberflächlichen Phlebitis eine tief gelegene Venenthrombose entwickeln. Hierdurch steigt das Risiko auf ernste Komplikationen wie die Lungenembolie. Die Heilaussichten hängen direkt mit einer rechtzeitigen Behandlung der Phlebitis und mit dem Ausmaß der Entzündung ab. Aus diesem Grund ist es wichtig, bei den Symptomen der Venenentzündung schnellstmöglich einen Arzt aufzusuchen.
Therapie einer Phlebitis
Die oberflächliche Venenentzündung wird je nach Ausmaß und Ursache medikamentös behandelt. Gegen die Schmerzen und die Entzündung verordnen die Ärzte bestimmte schmerz- und entzündungshemmende Medikamente, nicht-steroidale Antiphlogistika, wie beispielsweise Diclofenac. Das Medikament kann in Form von Salbe äußerlich oder als Tabletten oral verabreicht werden. Mit der Salbe muss der Patient den betroffenen Bereich nach Anweisung des Arztes zumeist mehrmals täglich behandeln. Ist eine bakterielle Infektion für die Phlebitis verantwortlich, ist eine Antibiotikakur nötig.
Hat der Arzt im Rahmen der Diagnose ein frisches Blutgerinnsel in der Vene lokalisiert, kann er den Thrombus eventuell durch einen oder durch mehrere Einstiche in die betroffene Vene entfernen (Stichinzision). Diese Behandlung führt der Arzt durch, sofern die Blutgerinnsel von außen tastbar sind. Hat sich ein Blutgerinnsel an einer schwerer zu erreichenden Stelle wie an der Mündung zu einer tieferen Vene gebildet, verabreichen die Ärzte eine Blutgerinnungshemmung. Hier eignet sich der Wirkstoff Heparin. Gerinnungshemmende Medikamente liegen ebenfalls als Salben oder in Tablettenform vor.
Ferner sollte der Patient die von der Phlebitis betroffene Stelle kühlen. Das Kühlen wirkt schmerzlindernd und entzündungshemmend. Es ist ratsam, Spaziergänge und viel Bewegung einzuplanen. Langes Stehen und Sitzen muss tunlichst vermieden werden.
Sind Krampfadern (Varizen) die Ursache für die Venenentzündung, folgt eine Behandlung hinsichtlich dieses Problems. Die Patienten können währen der Heilungsphase der Venenentzündung Stützstrümpfe tragen. Die Stützstrümpfe sind förderlich für die Heilung der Phlebitis. Sie helfen zudem gegen die Krampfaderbildung.
Sofern eine tief gelegene Venenentzündung diagnostiziert wurde, muss der Patient ins Krankenhaus. Dort wird er unter ständiger Beobachtung mit gerinnungshemmenden Medikamenten behandelt. Der Fokus der Ärzte liegt hierbei auf das Verhindern von Komplikationen durch ein wanderndes Blutgerinnsel. Vor allem die Lungenembolie müssen die Ärzte im Vorfeld vermeiden.
Alternative Behandlung der Phlebitis mit Homöopathie
Eine Venenentzündung kann zusätzlich mit Homöopathie behandelt werden. Die eigenständig homöopathische Behandlung ersetzt keinesfalls den Arztbesuch. Homöopathische Medikamente können gut als Begleittherapie oder bei leichten Problemen eingesetzt werden. Vor allem das homöopathische Mittel Arnica ist hierbei in unterschiedlichen Potenzen geeignet. Echinacea oder Mercurius solubilis H. können ebenfalls hilfreich sein und den Heilungsprozess fördern.
Vorbeugende Maßnahmen gegen die Venenentzündung
Zu den besten vorbeugenden Maßnahmen in Hinblick auf die Phlebitis zählt die regelmäßige Bewegung. Regelmäßiges Joggen oder ausgedehnte Spaziergänge sind effektive prophylaktische Maßnahmen gegen die Venenentzündung. Langes Stehen sollten vor allem Patienten mit Krampfadern weitestgehendst vermeiden. Nachts im Bett oder beim langen Sitzen im Büro empfehlen sich Stützstrümpfe. Zudem ist es wichtig, im Büro regelmäßig aufzustehen und kurz umherzugehen. Sofern diese Maßnahmen keine Wirkung zeigen oder der Patient bettlägerig ist, verordnen die Ärzte für die Vorbeugung eventuell Gerinnungshemmer.
Grundsätzlich ist es wichtig, dass der Patient Krampfadern rechtzeitig behandeln lässt. Diese rechtzeitige Behandlung ist die wirkungsvollste vorbeugende Maßnahme gegen die Phlebitis. Für Krampfaderbehandlungen finden sich heute verschiedene OP-Methoden, die vor allem bei ausgeprägten Krampfadern empfehlenswert sind. Werden die Krampfadern auf diesem Weg beseitigt, sinkt dementsprechend auch das Risiko auf eine Venenentzündung.
aktualisiert am 27.03.2023