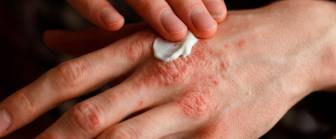
Schuppenflechte, Psoriasis
Schuppenflechte ist eine nicht ansteckende Hautkrankheit
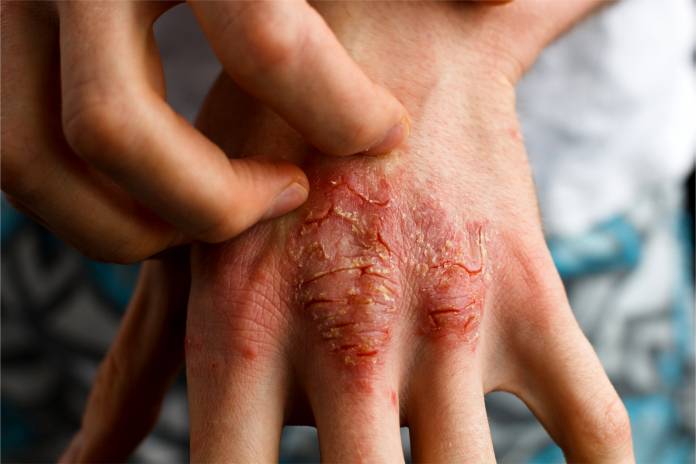
Die Schuppenflechte (Psoriasis) ist eine Hauterkrankung, bei der gerötete Hautstellen mit silbriger Abschuppung auffällig werden. Charakteristisch für die Schuppenflechte ist, dass sie in Schüben verläuft. Die Erkrankung ist oft nicht nur auf die Haut beschränkt, sondern es kann auch eine Gelenkentzündung (Psoriasis-Arthritis) vorkommen. Auch an den Nägeln kann es zu Veränderungen aufgrund der Psoriasis kommen.
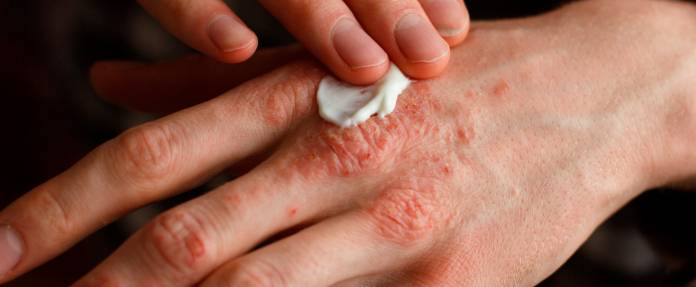
Die Schuppenflechte ist vermutlich eine Störung, bei der das Immunsystem eines Patienten auf bestimmtes körpereigenes Gewebe reagiert (Autoimmunkrankheit). Es kommt zu einer chronischen Entzündung in dem Gewebebereich.
Ungefähr zwei bis drei Prozent der Personen in den sogenannten Industrienationen haben eine Schuppenflechte. In anderen Staaten oder bei unterschiedlichen Volksgruppen kann die Psoriasis wesentlich häufiger oder seltener sein. Die Erkrankung betrifft Menschen jeden Alters und beide Geschlechter gleichermaßen.

Ursachen
Die Ursache der Psoriasis ist nicht gänzlich bekannt. Eine Reihe von Einflüssen tragen zur Entstehung bei. In erster Linie ist die Vererbung zu erwähnen. Kinder von Eltern mit Schuppenflechte bekommen häufiger die Erkrankung als Menschen, von denen keine Verwandten betroffen sind.
Allerdings kommen zwei Arten von Schuppenflechte vor. Während Psoriasis vom Typ I vererbt wird, ist die meist leichter verlaufende Psoriasis vom Typ II vermutlich keine genetische Störung.
Damit die Schuppenflechte ausbricht, bedarf es mehr als nur einer Entsprechung im Erbgut. Ausgelöst wird die Schuppenflechte von unterschiedlichen Einflüssen:
- Hautschädigungen, die ansonsten teils banal und unbedeutend scheinen, wie Kratzen, Reiben, Verletzungen, Druck, Hitze
- Strahlung (UV-Strahlen, Infrarot, Röntgen)
- Infektionen (Viren, Bakterien, Pilze), Medikamente (Beta-Blocker, ACE-Hemmer, Anti-Malaria-Mittel, Lithium), Alkoholkonsum, Tabakrauch, bestimmte Nahrungsmittel, allergieauslösende Substanzen
- Veränderungen im Hormonhaushalt (Schwangerschaft, Pubertät)
- Stoffwechselerkrankungen (z. B. Diabetes mellitus)
- psychologische Einwirkungen wie z. B. Stress
Dabei kommt es bei weitem nicht immer bei solchen Einwirkungen zu einer Schuppenflechte oder einer Verschlechterung der Erkrankung. Der Verlauf und die Reaktion auf diese Reize ist bei jedem Patienten unterschiedlich.
Es gibt auch Einflüsse, unter denen sich die Psoriasis häufig bessert, nämlich z. B. oft bei Sonnenlicht. Dies ist gleichzeitig auch ein Behandlungsansatz (Lichttherapie).
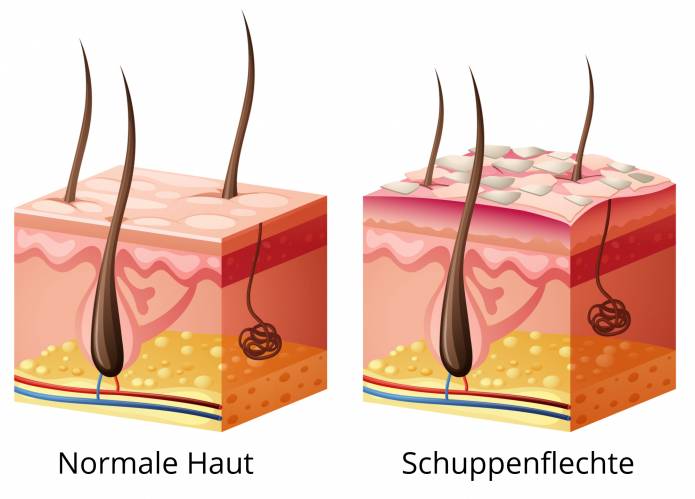
Die Schuppenflechte gilt als eine Autoimmunkrankheit. Eine Autoimmunkrankheit ist ein Leiden, das durch eine Reaktion des Immunsystems auf körpereigenes Gewebe entsteht. Bei der Schuppenflechte registrieren bestimmte Zellen, die T-Lymphozyten, Anteile vom Oberhautgewebe als vermeintlich fremd. Es kommt dann zur Freisetzung körpereigener Substanzen (Botenstoffe), die entzündliche Vorgänge auslösen. An der Oberhaut findet eine verstärkte Teilung der Hornzellen (Keratinozyten) statt, so dass es zu den charakteristischen Befunden mit Schuppenbildung kommt.

Symptome
Die typischen Befunde bei der Schuppenflechte sind Stellen auf der Haut, die gerötet sind und silbrige Schuppen an ihrer Oberfläche haben. Das wird als Psoriasis vulgaris bezeichnet und die einzelnen Hautbefunde werden Plaques genannt. Die Stellen haben eine sehr variable Ausdehnung von winzigen bis sehr großflächigen Befunden. Bisweilen kommt es zu Juckreiz an den Stellen, vor allem wenn sie gereizt wurden. An von vornherein schon belasteten Stellen der Haut, an denen es zu einer Psoriasis kommt, treten häufig Hauteinrisse (Rhagaden, Schrunden) auf.
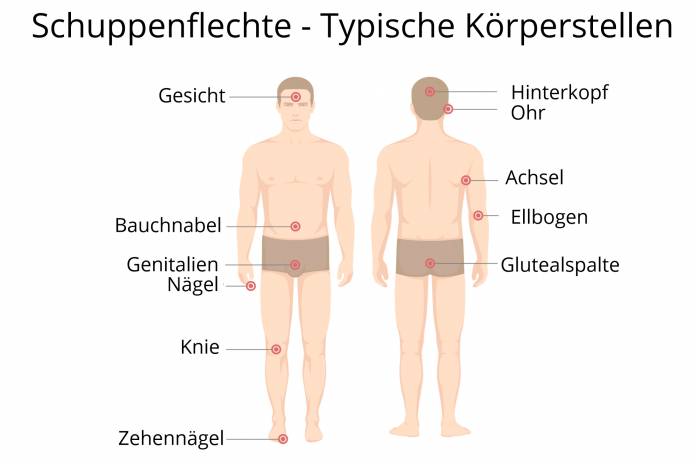
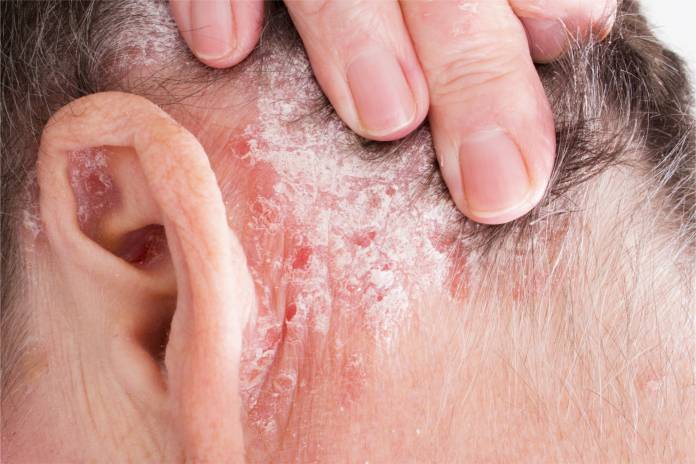
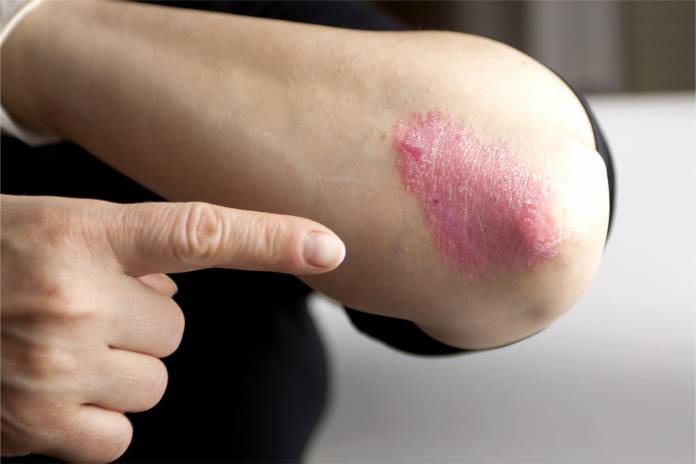
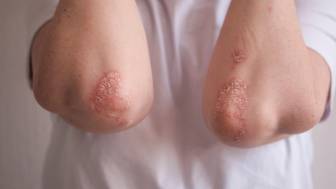
Prinzipiell können sich die Befunde einer Schuppenflechte an jeglichen Hautstellen entwickeln. Einige Hautbereiche sind aber wesentlich öfter von der Psoriasis betroffen als andere. Dazu gehören die Streckseiten von Knien und Ellenbögen, des Weiteren die Haut mit Kopfbehaarung, auch die Handflächen, der untere Rückenbereich und die Gesäßfalte.
An einigen Körperstellen mit Psoriasis-Plaques kann die sonst charakteristische Schuppung jedoch fehlen wie z. B. am Geschlecht, unter der Brust, zwischen den Pobacken oder unter den Achselhöhlen (Psoriasis intertriginosa = Schuppenflechte in einer Körperfalte). Das macht manchmal die Unterscheidung zu anderen Störungen der Haut schwierig.
Die Psoriasis vulgaris (gewöhnliche Schuppenflechte) kann weiter in Typ I und Typ II unterschieden werden. Der Typ I ist vergleichsweise schwerwiegend und tritt häufig ab einem Alter von 10 bis 25 Lebensjahren auf. Der Typ II der Psoriasis fängt später im Leben an, oft zwischen 35 und 60 Jahren, und verläuft meist leichter als der Typ I.
Die Schuppenflechte ist ohnehin bei jedem Patienten sehr unterschiedlich. Die Spannbreite reicht von kaum wahrnehmbaren Symptomen bis hin zu sehr großen Plaques und oftmaligen ausgeprägten Krankheitsschüben. Wenn die Plaques einen Großteil der Haut einnehmen und heftig gerötet sind, wird dies als Erythrodermie bezeichnet (psoriatische Erythrodermie, Psoriasis erythrodermica).
Schuppen können an den Plaques abgezogen werden, was an Wachs erinnert (Kerzenwachs-Phänomen). Die Stelle darunter weist eine rot glänzende Haut auf, Mediziner sprechen vom Phänomen des letzten Häutchens. Die Haut kann schnell aufreißen oder abgelöst werden und kleine Blutungen sind die Folge ("blutiger Tau", Auspitz-Phänomen).
Psoriasis-Herde bestehen oftmals über mehrere Jahre. Die Schuppenflechte kann einen unterschiedlichen Verlauf nehmen und durchaus auch nach Wochen bis Monaten wieder weggehen. Bei vielen Betroffenen zieht sie sich aber länger hin und es kommt mehrmals jährlich zu weiteren Hautbefunden. Als typisch gilt eine Verschlimmerung während des Winters und eine Linderung während des Sommers.
Neben der gewöhnlichen Psoriasis (Psoriasis vulgaris) können abweichende Erkrankungsformen auftreten. Die Psoriasis inversa bezeichnet die Form der Schuppenflechte, bei denen vor allem in den Körperfalten (Achseln, Leiste, After- und Genitalbereich, Bauchnabel) Veränderungen eintreten. Hier kommt es nicht selten auch zu einer gelbbraunen Verfärbung der Nagelplatte.
Die Schuppenflechte mit vereiterten Bläschen in der Oberhaut wird als Psoriasis pustulosa bezeichnet.
Psoriasis guttata bezeichnet eine spezielle Schuppenflechte, die durch Auslöser wie eine Infektion mit Bakterien (Streptokokken) oder Medikamente bedingt ist. Bei der Psoriasis guttata zeigen sich oft kleine Hautbefunde, die über den Körper verteilt liegen.
Die Hautprobleme aufgrund einer Schuppenflechte können dazu führen, dass ein Patient sich schämt, zurückzieht und psychische und soziale Schwierigkeiten bekommt.
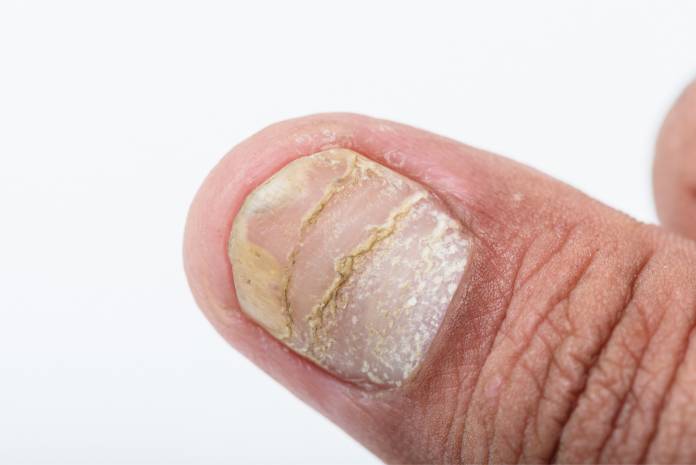
Nagel-Psoriasis
Auch an den Fingernägeln und Fußnägeln gibt es sehr häufig typische Veränderungen aufgrund der Erkrankung Psoriasis. Die Nägel können kleine Vertiefungen aufweisen (Tüpfelnägel) oder mit gelblichen Flecken versehen sein (Ölfleckennägel). In schweren Fällen kommt es gar zu einem Zerfall des Nagels. Auffälligkeiten an den Nägeln zeigen sich bei circa 50 Prozent der Menschen mit Psoriasis. Bei schwererem Hautbefund oder bei einer Gelenkentzündung durch die Psoriasis ist eine Nagelveränderung häufiger.
Gelenkbefall (Psoriasis-Arthritis)
Einige Psoriasis-Patienten bekommen eine Gelenkentzündung mit Schmerzen, die Psoriasis-Arthritis. Sie kann sogar bisweilen auftreten, bevor es zu den Befunden an der Haut kommt, und daher fehlgedeutet werden. Zu den befallenen Gelenken gehören oftmals diejenigen der Finger oder Zehen oder auch das Kniegelenk oder das Hüftgelenk. Neben den Schmerzen kann es an den Gelenken zu Deformierungen kommen. Circa sieben Prozent der Schuppenflechte-Patienten leiden an einer Gelenkentzündung aufgrund der Erkrankung. Eine Schuppenflechte, bei der hauptsächlich die Gelenke mit Schmerzen und Schwellung betroffen sind, nennt sich Psoriasis arthropathica.
Weitere mögliche Auswirkungen auf den Körper
Bei der sehr schweren Form der Schuppenflechte, der Psoriasis erythrodermica, kann es durchaus zu einem Krankheitsgefühl und weiteren Störungen des Körpers und der Organe wie z. B. von Herz und Niere kommen. Auch der Temperaturhaushalt kann gestört werden.
Haarausfall kann manchmal entstehen, wenn die Schuppenflechte die Kopfhaut betrifft.

Diagnose
Die charakteristischen Befunde lassen häufig bereits auf die Diagnose Psoriasis schließen. Hinzu kommt die Befragung des Patienten durch den Arzt (Anamnese), in der der Patient seine Beschwerden schildert.
Mittels kleiner Tests lässt sich feststellen, ob es sich um eine Schuppenflechte handelt. Dazu gehören:
- Kratzen, bei dem die Schuppen auffälliger und heller werden wie bei Wachs (Kerzenfleck-Phänomen)
- Abziehen von Hautschuppen führt zu einem dünnen glänzenden Häutchen, das übrig bleibt (Phänomen des letzten Häutchens)
- Überprüfung auf tröpfchenartige Blutungen nach dem Abziehen von Haut (Auspitz-Phänomen, blutiger Tau)
In Ausnahmefällen kann es notwendig sein, eine Gewebeentnahme (Biopsie) durchzuführen, um es im Labor mikroskopisch zu untersuchen (Histologie).
Differenzialdiagnose
Von einigen anderen Erkrankungen lässt sich die Schuppenflechte bisweilen schwierig unterscheiden. Das gilt insbesondere für seltene Erkrankungen, die als Parapsoriasis bezeichnet werden:
- Parapsoriasis guttata oder Pityriasis lichenoides
- Parapsoriasis en plaques oder Brocq-Krankheit
Aber auch andere Hautkrankheiten weisen Ähnlichkeiten mit der Schuppenflechte auf. Beispiele:
- münzförmiger Ausschlag (nummuläres Ekzem),
- Pilzbefall (Tinea)
- Röschenflechte (Pityriasis rosea)
- Wundsein in Hautfalten (Intertrigo)
- Sexuell übertragbare Erkrankungen wie Gonorrhoe (Tripper) oder sekundäre Lues (eine Verlaufsphase von Syphilis)
- Morbus Behçet (eine entzündliche Erkrankung mit Befall von Haut, Augen oder Gelenken)
Gelenkbeschwerden beziehungsweise eine Gelenkentzündung (Arthritis), die mitunter als erstes Anzeichen einer Schuppenflechte auftritt, findet sich bei vielen, teils ganz anderen Störungen und Erkrankungen.
Therapie
Zur Behandlung der Schuppenflechte stehen mehrere unterschiedliche Verfahren zur Verfügung. Es hängt von der Schwere der Erkrankung ab, welche Therapiemaßnahmen durchgeführt werden. Ebenso spielen die Form der Schuppenflechte sowie weitere Gegebenheiten wie Geschlecht, Lebensalter und Lebensumstände eine Rolle.
Die Maßnahmen zur Therapie der Schuppenflechte basieren auf drei Grundlagen, nämlich der äußerlichen Behandlung, der innerlichen Behandlung (Medikamente) und der Lichtbehandlung (Phototherapie). Vielfach kommen neben der wissenschaftlich anerkannten Therapie auch Hausmittel oder alternativmedizinische Methoden zur Anwendung.
Lokale Behandlung
An den Befunden (Plaques) werden regelmäßig die Abschuppungen abgelöst. Dazu lassen sich Salben oder Lösungen mit Wirkstoffen wie Salicylsäure (z. B. Psorimed®, Squamasol®, Lygal®) oder Harnstoff (Urea) verwenden. Um gut und lange zu wirken, werden die Präparate oft als Salbenverbände aufgebracht. Bäder unterstützen das Ablösen der Schuppen ebenfalls. Die Schuppenlösung führt zu einer verbesserten Möglichkeit für weitere Wirkstoffe, an ihren Zielort, die darunterliegenden Hautzellen, zu gelangen.
Solche weiteren Wirkstoffe gegen die Schuppenflechte werden ebenfalls örtlich aufgetragen (lokale Behandlung). Meist werden sie in Form von Salben aufgebracht. Viele Wirkstoffe lassen sich auch als Badezusätze anwenden. Die Wirkstoffe vermindern die entzündliche Aktivität im Befund und hemmen die Vermehrung der Hornzellen der Haut. Zu den wirksamen Mitteln gehören
- Cortison (Hydrocortison)
- Vitamin-D-ähnliche Substanzen wie Tacalcitol (Curatoderm®), Calcipotriol (Daivonex®, Psorcutan®), Calcitriol (Silkis®)
- Vitamin-A-ähnliche Substanzen (Retinoide) wie Tretinoin (Differin®, Isotrex®), Tazaroten (Zorac®)
- Dithranol (auch genannt Cignolin, Micanol®), auch in Kombination mit Salicylsäure (Psoralon®) oder mit Harnsäure (Psoradexan®)
- in speziellen Fällen (etwa einem Auftreten der Schuppenflechte an Gesicht, Fingerzwischenräumen, Genitalien oder Po) auch Calcineurin-Hemmer wie Tacrolimus (Protopic®) oder Pimecrolimus (Elidel®, Douglan®)
Systemische Behandlung - Einnahme von Medikamenten
Neben den örtlich aufzutragenden Mitteln werden in schweren Fällen auch Medikamente gegeben, die von innen wirksam sind. Das wird als systemische Therapie bezeichnet. Die Arzeimittel werden eingenommen oder manchmal als Injektion oder Infusion gegeben. Zu den Medikamenten gehören
- Cortison (Hydrocortison)
- Immunsuppressiva (Mittel, die das Immunsystem abschwächen) wie Ciclosporin (Cicloral®, Immunosporin®, Sandimmun®) oder Methotrexat (Metex®, Lantarel®) sowie Fumarsäureester (Fumaderm®)
- Biologika (Biologicals) wie Etanercept (Enbrel®), Infliximab (Remicade®, Remsima®, Inflectra®), Adalimumab (Humira®) und Ustekinumab (Stelara®). Der Begriff Biologika bringt zum Ausdruck, dass es sich um Wirkstoffe handelt, die körpereigenen Substanzen gleichen oder stark ähneln. Sie sind aber in der Regel mittels Gentechnik produziert worden. Die genannten Biologika hemmen die Substanz TNF-alpha, die Entzündungsprozesse bei der Schuppenflechte vermittelt. Etanercept wird mit Spritzen verabreicht, was unter Umständen auch vom Patienten selbst durchgeführt werden kann. Manchmal werden Biologika mit Methotrexat kombiniert. Zu den Biologika gehört ferner das Mittel Efalizumab, das aber wegen zu starker Nebenwirkungen vom Markt genommen wurde.
- Retinoide (Vitamin-A-Abkömmlinge) wie Acitretin (Acicutan®, Neotigason®)
Die Medikamente verringern die Entzündung und hemmen die Zellteilung. Da sie dies eher unspezifisch tun, haben sie recht hohe Nebenwirkungen wie z. B. eine erhöhte Anfälligkeit für Infektionen. Schwangere sowie Frauen, bei denen ein Kind geplant oder möglich ist, sollten die Medikamente nicht bekommen, um das (eventuelle) ungeborene Kind nicht zu gefährden.
Physikalische Therapie
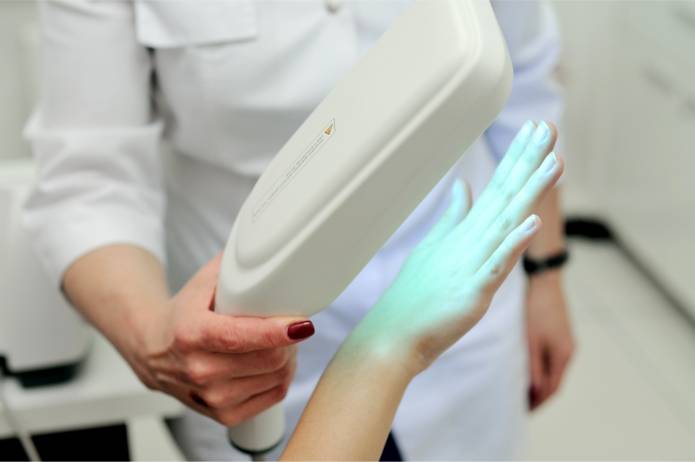
Eine wirksame Behandlungskomponente bei der Psoriasis ist die Lichttherapie (Phototherapie). Die Wirkung wird dabei durch UV-Licht (ultraviolette Strahlung) erzielt. Erfolge einer UV-Therapie ergeben sich häufig erst nach 15 bis 20 Behandlungssitzungen. Im gewissen Sinne ist der Aufenthalt im normalen Sonnenlicht ebenfalls eine Variante der Phototherapie (Helio-Therapie).
In vielen Fällen findet eine Kombination der UV-Therapie mit der Gabe des Wirkstoffes Psoralen (Meladinine®) statt, der die Wirkung der UV-Strahlen verstärkt (PUVA-Therapie oder Photochemotherapie). Weil niedriger dosierte UV-Strahlen im Verhältnis zur reinen UV-Behandlung verwendet werden, ist die Gefahr einer Hautkrebsentstehung vermindert. Des Weiteren kann die Phototherapie mit einem Salzwasserbad verbunden werden (Balneo-Phototherapie oder Photo-Sole).
Auch mittels weiterer physikalischer Verfahren kann eine Psoriasis gebessert werden:
- Laserbehandlung. Sie ist theoretisch ebenfalls eine Phototherapie, da sie mit speziellen Lichtstrahlen erfolgt. Das Licht ist aber stark gebündelt und kann auf kleinflächige Befunde gerichtet werden, ohne auch die (intakte) Umgebung mit einzubeziehen. Vorteilhaft kann das z. B. für einen Schuppenflechtenbefall am Knie oder Ellenbogen sein.
- Klimatherapie. Eine Umgebung, in der der Patient Salzwasser und Sonne abbekommt, erweist sich als günstig. Typisches Beispiel ist eine Kur am Toten Meer, aber auch an anderen Orten ist die Klimatherapie in diesem Sinne möglich.
- Aufenthalt in der Kältekammer
- Interferenz-Strom-Behandlung
Spezielle Behandlung - Ausschaltung einer Ursache
Sollte eine Infektion mit Bakterien (Streptokokken) mit der Psoriasis zusammenhängen, dann kann sich eine Entfernung der Mandeln lohnen. In den Fällen geht oftmals auch die Psoriasis zurück. Bisweilen kommt es auch gar nicht mehr zu den Symptomen der Schuppenflechte.
Hautpflege, Hausmittel und Alternativmedizin gegen Psoriasis
Die Pflege der Haut gilt als Basistherapie bei Schuppenflechte, die zu jeder Phase durchgeführt werden sollte, also auch dann, wenn gerade gar keine Beschwerden vorhanden sind. Die Hautpflege bei Schuppenflechte richtet sich auch danach, ob die Haut eher fettig beziehungsweise feucht ist oder ob sie eher trocken beziehungsweise wenig gefettet ist. Fettige Haut von Psoriasis-Betroffenen benötigt eher eine wässrige Creme oder Lotion, fettärmere Haut eher eine stark fetthaltige Salbe.
Zur Hautpflege gibt es beispielsweise Salben und Cremes auf pflanzlicher Basis wie Aloe vera oder Teebaumöl. Öle, die Speiseölen entsprechen, gelten ebenfalls als gute Mittel zur Hautpflege. Sie werden als Hausmittel gegen die Schuppenflechte verwendet. Zu den Ölen gehören Nachtkerzenöl, Mandelöl oder Traubenkernöl. Eine weitere Fettsubstanz, die bei Schuppenflechte gut geeignet ist, ist Sheabutter. Gleichermaßen helfen oft Quarkwickel. Neben diesen gibt es eine Vielfalt weiterer Hausmittel gegen Schuppenflechte.
Zu den Zeiten, zu denen die medizinische Therapie ausgesetzt wird, sind Bäder sehr sinnvoll. Die pflegenden Bäder haben Zusätze, die der Rückfettung der Haut dienen. Bäder helfen nicht nur der Haut, mehr Geschmeidigkeit zu entwickeln, sondern führen auch zu einer Beruhigung des ganzen Organismus. Abgesehen vom Baden können zur Körperpflege Duschöle verwendet werden sowie Waschemulsionen, die ebenfalls zur Rückfettung der Körperoberfläche dienen. Vorteilhafte Substanzen in den Körperpflegemitteln sind z. B. Harnstoff, Glycerin, Kollagen, Hyaluronsäure oder Vitamin E.
Bäder in sehr salzigem Wasser, das 20 bis 30 Prozent Salz enthält (Sole), sind auch ohne Kombination mit spezieller Lichttherapie sinnvoll. Die Sole lindert die Beschwerden der Schuppenflechte an der Haut, da entzündliche Substanzen herausgelöst werden.
Um eine weitere Austrocknung der Haut zu verhindern, sollten Patienten nicht zu lange baden und nicht zu heißes Wasser verwenden. Um die Haut nicht mechanisch zusätzlich zu reizen, sollte nach dem Baden und Duschen die Haut nicht mit dem Handtuch abgerieben werden, sondern nur abgetupft werden. Dann entstehen nicht so leicht neue Plaques der Erkrankung.
Es lohnt sich für Betroffene, auf die Ernährung zu achten. Generell ist eine ausgewogene Ernährung mit Obst und Gemüse, Getreide und fettarmen Milchprodukten zu empfehlen. Besonders günstig sind Gemüse und Obst mit viel Beta-Karotin wie Möhren, Kohlsorten, Bohnen, Orangen und Melonen, zudem Tomaten sowie Lebensmittel, die viele Ballaststoffe enthalten. Patienten sollten keinen starken oder regelmäßigen Alkoholkonsum betreiben, weil sich unter Alkohol die Symptome verschlechtern sowie Schübe hervorgerufen werden können.
Viele Betroffene verspüren durch die Homöopathie eine Linderung der Schuppenflechte. Das Verfahren der Homöopathie gehört zur Alternativmedizin und ist nicht wissenschaftlich anerkannt im Gegensatz zur Schulmedizin.
Die Schuppenflechte führt bei vielen Betroffenen zu sozialen und psychischen Schwierigkeiten. Daher gibt es spezielle Beratungsstellen für Patienten mit Psoriasis und die Betroffenen können sich einer Selbsthilfegruppe anschließen.
Prognose
Der Krankheitsverlauf ist individuell sehr verschieden. Die Erkrankung hat meist einen schubweisen Ablauf und ist chronisch. Die Behandlungsmethoden, die zur Verfügung stehen, ermöglichen es vielen Patienten, dass die Symptomatik gut eingedämmt wird. Doch ist die Wirksamkeit individuell unterschiedlich. Meist sind lange Phasen ohne stärkere Symptome möglich. Die Medikamente dämmen die Entzündungen ein und können den Krankheitsfortschritt aufhalten.
Es ist aber nicht vorhersagbar, ob erneute Schübe der Psoriasis auftreten. Die Psoriasis kann vor allem zu sehr auffälligen und störenden Befunden auf der Haut führen. Eine Gelenkentzündung (Arthritis) durch die Psoriasis kann dazu führen, dass es zu bleibender Schädigung mit Bewegungseinschränkung kommt.
Einige Einflüsse können einen Schub der Schuppenflechte provozieren, weshalb der Patient diese meiden sollte. Die Erkrankung lässt sich nicht komplett heilen, dennoch ist die Prognose in der Regel günstig.
Weiterführende Informationen
aktualisiert am 28.07.2023