Sarkoidose (Morbus Boeck)
Sarkoidose wirkt sich meist auf die Lunge aus
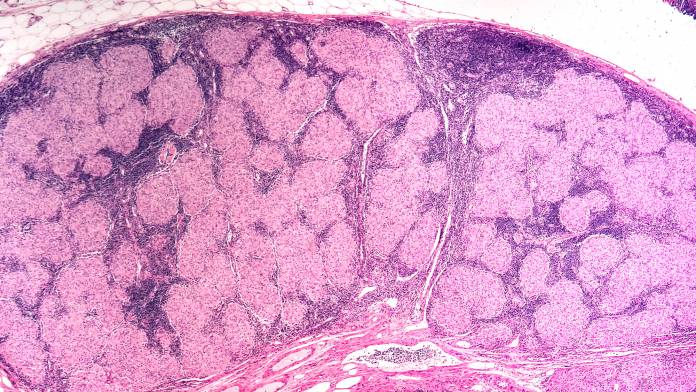
Die Sarkoidose (Morbus Boeck, ausgesprochen wie "Buuk") ist eine chronische Erkrankung, die insbesondere die Lunge, aber auch andere Organe befällt. Die Erkrankung ist durch eine Bildung von Granulomen (Knötchen aus Abwehrzellen) gekennzeichnet. Warum es zu diesen Immunvorgängen kommt, ist unbekannt. Bei der Sarkoidose wird eine akute Form (das Löfgren-Syndrom) von einem chronischen Verlauf unterschieden. Die chronische Sarkoidose kann schließlich zu einem bindegewebigen Umbau der Lunge (Fibrose) führen, der die Lungenfunktion sehr einschränken kann. Die Sarkoidose betrifft vor allem jüngere Menschen zwischen dem 20. und dem 40. Lebensjahr, ein weiterer Erkrankungsgipfel (vor allem bei Frauen) befindet sich zwischen dem 60. und 70. Lebensjahr. Doppelt so viele Männer wie Frauen sind betroffen. Insgesamt ist die Sarkoidose mit 10 bis 40 Neuerkrankungen im Jahr auf 100 000 Einwohner ein eher selteneres Leiden.
Ursachen der Sarkoidose
Die genaue Ursache der Sarkoidose (Morbus Boeck) ist unbekannt. Es handelt sich um immunologische Vorgänge am Bindegewebe, die zu der Bildung von Knötchen, den Granulomen, führt. Diese Granulome können praktisch an jeder Stelle des Körpers auftreten und dort Symptome verursachen. Wahrscheinlich handelt es sich bei der Sarkoidose um eine Autoimmunkrankheit, also eine Erkrankung, bei dem das Abwehrsystem gegen körpereigenes Gewebe gerichtet ist.
Genetische Faktoren spielen bei der Entstehung einer Sarkoidose-Erkrankung eine Rolle, jedoch auch Umweltfaktoren. Relativ häufig findet sich die Sarkoidose in Schweden und Dänemark, aber auch unter der afroamerikanischen Bevölkerung. Dagegen ist sie im Mittelmeerraum oder in den Ländern Afrikas ausgesprochen selten. Von manchen Seiten wird vermutet, dass eine Infektion (eventuell mit Bakterien) die Sarkoidose auslöst, insbesondere weil die Erkrankung zu bestimmten Zeiten im Jahr häufiger besteht. Dies ist aber nicht bestätigt. Ein für solche Erkrankungen ungewöhnlicher Fakt ist darüber hinaus, dass die Sarkoidose Raucher seltener betrifft als Nichtraucher.
Symptome der Sarkoidose und des Löfgren-Syndroms
Die Sarkoidose tritt in zwei verschiedenen Verlaufsformen auf. In ca. 90 Prozent der Fälle leiden Patienten an der chronischen Sarkoidose. Das mit etwa 10 Prozent der Fälle seltenere Löfgren-Syndrom ist die Bezeichnung für eine akute Sarkoidose.
Akute Sarkoidose (Löfgren-Syndrom)
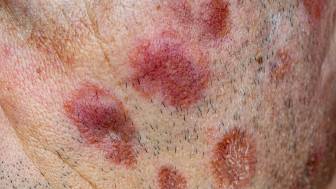
Die akute Sarkoidose (Löfgren-Syndrom) führt an den Gelenken zu Beschwerden wie Schwellungen und Schmerzen (Arthralgien). Typisch ist ein Befall des Sprunggelenks. Ebenfalls charakteristisch für das Löfgren-Syndrom (akute Sarkoidose) sind trockener Husten, Fieber, grippeartige Beschwerden und rötlichen Entzündungsknoten der Haut (Erythema nodosum). Das Erythema nodosum führt oft zu Schmerzen und findet sich hauptsächlich an der Streckseite des Unterschenkels. Lymphknoten am Bereich, in dem die Bronchien in die Lunge münden, sind ebenfalls von der Sarkoidose befallen. Es kann bei Anstrengung zu Atemschwierigkeiten kommen. Ein Löfgren-Syndrom (akute Sarkoidose) verschwindet fast immer innerhalb von mehreren Wochen bis Monaten wieder. Der akute Verlauf (Löfgren-Syndrom) kommt insbesondere bei Frauen im jüngeren Alter vor.
Chronische Sarkoidose
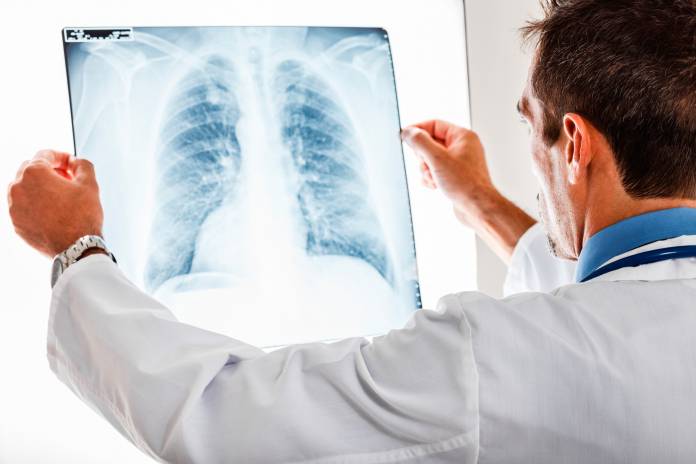
Die häufigere chronische Verlaufsform der Sarkoidose ist durch einen langsamen Beginn und ein hartnäckiges Bestehen der Erkrankung gekennzeichnet. Die Betroffenen bekommen zunächst von der Erkrankung nichts mit. Sie wird nicht selten per Zufall entdeckt, wenn Patienten anderweitig untersucht werden (z. B. Röntgen des Brustraumes). Husten kann das erste Anzeichen der Sarkoidose sein. Praktisch alle Körperteile können von der Erkrankung beziehungsweise den Granulomen (Entzündungsknötchen) befallen sein.
In nahezu allen Fällen findet sich die Sarkoidose an der Lunge, und zwar am "Zwischengewebe" (Interstitium). Die Lymphknoten am Hilus (Eintrittsstelle der Bronchien und Blutgefäße in die Lunge) sind bei sehr vielen Patienten betroffen und vergrößert. Häufige weitere Orte im Körper, die in die Sarkoidose mit einbezogen sind, sind Lymphknoten an anderer Stelle (oft am Hals), Leber und Milz, die Haut, die Muskulatur und das Herz sowie die Augen und das Gehirn. Dementsprechend sind die möglichen Symptome der chronischen Sarkoidose vielfältig. Oft bestehen dafür, dass das Röntgenbild einen massiven Befall der Organe zeigt, eher wenige Beschwerden. Dies kann aber von Fall zu Fall sehr unterschiedlich sein.
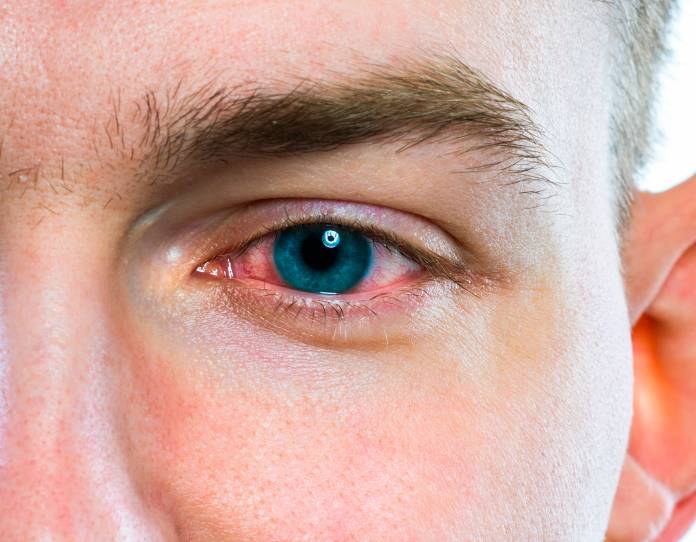
Patienten können an trockenem Husten und Atemnot leiden. Diese Beschwerden können sich allmählich innerhalb von Monaten verstärken. An der Haut kann es zu Erscheinungen wie dem Erythema nodosum kommen (meist schmerzhafte rötliche Hautknoten, zum großen Teil an der Unterschenkelvorderseite gelegen). Gelenke können von schmerzenden Entzündungen (Arthralgien) betroffen sein, die unregelmäßig schlimmer oder wieder besser werden. Herzrhythmusstörungen oder andere Herz-Kreislauf-Symptome können bestehen, da die Granulome wichtige Herzstrukturen wie die Erregungsleitung befallen können. Des Weiteren kann es zu Harnsteinen (wegen zu hoher Calciumwerte) und zu Nierenkoliken kommen. Im Inneren der Augen können sich Entzündungen entwickeln, die die Regenbogenhaut und die mittlere Augenhaut betreffen kann (Iritis/Iridozyklitis beziehungsweise Uveitis). Auf das Nervensystem hat die Sarkoidose bisweilen ebenfalls einen Einfluss, so dass es zu nervlichen (neurologischen) Störungen kommt. Die Granulome (Entzündungsknoten) können auf Anteile des Gehirns drücken und entsprechende Ausfälle bewirken.
Auch die chronische Sarkoidose heilt in der Regel wieder aus. Sie besteht üblicherweise ein bis drei Jahre. Doch manchmal geht die Erkrankung noch länger vor sich. Die hauptsächliche Gefahr bei einem sehr langwierigen Verlauf ist die Lungenfibrose (bindegewebiger Umbau der Lunge). Dies behindert dauerhaft die Atemfunktion. Das Herz wird ebenfalls belastet, da es einen größeren Widerstand überwinden muss, um das Blut in die Lungengefäße zu pumpen. Am rechten Teil des Herzens entsteht ein Cor pulmonale ("Lungen-Herz" durch ständige Belastung). Dieser Zustand, des Weiteren schwere Herzrhythmusstörungen oder eine massive Beteiligung des Gehirns können die Erkrankung lebensbedrohlich machen.
Diagnose der Sarkoidose
Der Arzt führt ein Untersuchungsgespräch durch (Anamnese), dort beschreibt der Patient mögliche Symptome und gibt Auskunft über seinen sonstigen Gesundheitszustand. Eine körperliche Untersuchung beinhaltet die Beurteilung der Haut und das Abhorchen von Lunge und Herz. Eine wichtige Untersuchung ist die Röntgenaufnahme des Brustraums (Röntgen-Thorax), um z. B. Auffälligkeiten am Eintrittsbereich (Hilus) der Bronchien und Blutgefäße in die Lunge darstellen zu können. Besteht der Verdacht auf die Sarkoidose, dann werden eine oder mehrere Gewebeproben (z. B. aus Lymphknoten, Bronchien oder der Haut) genommen. Im Labor wird das Gewebe mikroskopisch (histologisch) beurteilt, um die typischen Zellknotenbildungen (Granulome) nachzuweisen. Auch geschieht meist eine Spülung der Lunge (bronchio-alveoläre Lavage), um Zellen zur mikroskopischen Beurteilung zu gewinnen.
Blut wird entnommen und einer Laboruntersuchung zugeführt, um Entzündungsparameter zu ermitteln und durch weitere Werte auf einen Befall unterschiedlicher Organe zu schließen. Wichtig ist hier der Wert für das Enzym ACE (Angiotensin Converting Enzyme), welches typischerweise erhöht ist und bei einer Besserung der Erkrankung oder beim Anspringen auf die Medikamentengabe wieder sinkt. Weitere wichtige Untersuchungen, mit denen der Fortschritt der Erkrankung beurteilt werden kann, sind die Lungenfunktionsuntersuchung, das EKG (Elektrokardiogramm) und die Untersuchung durch den Augenarzt. In Ausnahmefällen wird eine Mediastinoskopie durchgeführt, eine Operation, um den Zustand vor allem der Lymphknoten im Brustraum (Mittelfell) zu beurteilen. Diese beinhaltet allerdings Risiken.
Differenzialdiagnose
Das Erscheinungsbild einiger anderer Erkrankungen kann demjenigen einer Sarkoidose ähnlich sein. Zu nennen ist die Tuberkulose, die von der Sarkoidose aber mittels histologischer (feingeweblicher) Untersuchung unterschieden werden kann: Die Granulome (Gewebeknötchen) unterscheiden sich voneinander (bei der Sarkoidose werden sie von Medizinern als nicht verkäsend bezeichnet). Des Weiteren müssen Tumore oder Lungenentzündungen abgegrenzt werden.
Therapie der Sarkoidose (Morbus Boeck)
Prinzipiell wird die Sarkoidose möglichst wenig behandelt, dies ist aber vom Einzelfall abhängig. Nicht selten reicht es aus, wenn immer wieder ärztliche Kontrollen des Krankheitsverlaufs erfolgen und abgewartet wird, bis die Sarkoidose abgeklungen ist.
In schweren Fällen werden aber Medikamente gegeben, insbesondere bei raschem Fortschritt, bei einem Befall des zentralen Nervensystems (ZNS), der Augen oder der Haut oder wenn Erscheinungen wie ein Calciumüberschuss im Körper (Hypercalcämie) vorliegen. Gegeben wird in der Regel Cortison über ein halbes oder ein Jahr. Wenn der Patient nicht genügend auf die Cortisongabe anspricht, dann werden weitere Medikamente wie Methotrexat oder Azathioprin (beide aus der Gruppe der Immunsuppressiva) angewendet. Mittel aus der Gruppe der NSAR (nichtsteroidale Antirheumatika) wie Ibuprofen oder Paracetamol werden manchmal gegen die Symptome eingesetzt.
Die ärztlichen Kontrolluntersuchungen sollten im ersten Jahr mindestens alle drei Monate, danach jedes halbe Jahr erfolgen und wenigstens drei Jahre lang weitergeführt werden.
Eine psychologische Betreuung ist bei dieser chronischen, schwierig zu durchschauenden Erkrankung durchaus ratsam. Patienten können sich auch Selbsthilfegruppen anschließen und dort Unterstützung finden.
Prognose
Sarkoidose nimmt meist einen günstigen Verlauf. Die Prognose ist im Allgemeinen günstiger, je jünger die Betroffenen sind und je rascher die Erkrankung eintritt. Akute Sarkoidose (Löfgren-Syndrom) legt sich normalerweise nach Monaten wieder, wobei bei etwa 30 Prozent dauerhafte Beeinträchtigungen an der Lunge oder anderen Organen verbleiben. Chronische Sarkoidose geht meist wieder nach spätestens drei Jahren zurück. Während einer bestehenden Sarkoidose können jederzeit weitere Organe befallen werden. Selten bleibt eine chronische Sarkoidose besonders lange bestehen und führt zu zunehmenden Schäden, so dass eine dauerhafte Therapie notwendig wird. Bei etwa einem Prozent der Betroffenen wirkt sich die Sarkoidose so heftig aus (Herz, Lunge, Gehirn), dass es durch die Komplikationen schließlich zum Tode kommt.
Weiterführende Informationen







aktualisiert am 29.06.2023