Narkose - Vollnarkose (Allgemeinanästhesie)
Die Allgemeinanästhesie wird auch als Narkose oder Vollnarkose bezeichnet. Patienten werden in einen schlafähnlichen Zustand versetzt. Durch bestimmte Wirkstoffe wird das Bewusstsein komplett ausgeschaltet und somit verspürt der Patient weder Schmerzen noch kann er sich an die Zeit der Narkose erinnern. Für viele chirurgische Eingriffe ist eine Narkose erforderlich. Es bestehen verschiedene Methoden, wie eine Vollnarkose durchgeführt werden kann.
Wann ist eine Narkose erforderlich?
Viele Operationen, insbesondere größere Eingriffe oder Eingriffe im Bauchraum, erfordern eine Vollnarkose. Ebenfalls ist dies auch bei kleineren Operationen der Fall, wenn das jeweilige Operationsgebiet nicht hinreichend durch Regionalanästhesie (Betäubung eines Körperbereichs durch bestimmte Maßnahmen) oder örtliche Betäubung schmerzfrei gestellt werden kann. Die Narkose dient also dazu, die Operation reibungslos und für den Patienten schmerzfrei durchführen zu können.
Eine Regionalanästhesie muss gegebenenfalls in eine Narkose umgewandelt werden, wenn sich während des Eingriffs herausstellt, dass die Betäubung nicht hinreichend ist.
Was müssen Patienten vor einer Narkose beachten?
Vor einer Narkose gibt es Verhaltensregeln, an denen sich Patienten halten müssen. Sie dienen der Sicherheit und sollen das Risiko der Narkose reduzieren. Mit folgenden Verhaltensregeln können Zwischenfälle vermieden werden:
- Sechs Stunden vor einer Narkose sollten Patienten nichts mehr essen und keine trüben Flüssigkeiten mehr trinken.
- Zwei Stunden vor der Narkosen dürfen auch keine klaren Flüssigkeiten mehr getrunken werden. Ausnahme sind die Vorbereitungstablette(n), die mit etwas Wasser eingenommen werden dürfen.
- Am Tag der Narkose dürfen Patienten nicht mehr rauchen.
- Zur Narkose müssen Patienten ungeschminkt (kein Make-up). Auch Schmuck muss vor einer Operation abgelegt werden und darf nicht mit in den Operationssaal. Dazu gehören Ohrringe, Fingerringe (auch Ehering), Piercings, Halsketten).
- Kontaktlinsen dürfen nicht getragen werden. Auch Brillen sollten auf Station bleiben. Nur bei sehr starker Fehlsichtigkeit darf die Brille mitgenommen werden.
- Auch Hörgeräte sollten auf Station bleiben. Nur bei starker Schwerhörigkeit darf das Hörgerät mitgenommen werden.
- Zahnprothesen, Perücken und jede Art der Prothese müssen auf der Station bleiben. Ausnahmen sind möglich, wenn diese abgesprochen werden.
- Wenn Medikamente eingenommen werden, ist es wichtig vorher mit dem Anästhesisten zu besprechen, welche Medikamente am Tag der Operation eingenommen werden dürfen.
Untersuchungen vor einer OP in Narkose
Vor dem Eingriff erfolgt eine grundlegende Diagnostik, ob Erkrankungen vorliegen, die ein Risiko für die Narkose sowie auch für die jeweilige Operation darstellen. Zu den angewendeten Methoden gehören neben der Befragung des Patienten (Anamnese) eine körperliche Untersuchung, ein EKG, eine Blutuntersuchung sowie in vielen Fällen eine Röntgenuntersuchung der Brusthöhle (Röntgen-Thorax). Gegebenenfalls sind weitergehende Untersuchungen in Bezug auf besondere Problematiken oder Krankheiten erforderlich. Wichtig ist ebenso der Ausschluss von Allergien gegen eingesetzte Narkosemittel und weitere Wirkstoffe.
Wie läuft die Narkose ab?
Vor dem Eingriff beziehungsweise der Vollnarkose wird oftmals am selben Tag oder am Abend vorher ein vorbereitendes Medikament zur Beruhigung gegeben (Prämedikation).
Die Medikamente können beruhigend, aber auch schmerzlindernd wirken und die Magensäure- und Speichelproduktion hemmen.
Vor Beginn des Eingriffs wird der Patient in einem speziellen Raum von einem Anästhesisten oder dem Pflegepersonal erwartet. Dort werden die Patienten für die Narkose vorbereiten.
- Das Herz wird mit einem EKG überwacht
- Der Blutdruck wird gemessen
- Eine Infusion (Venentropf) in eine Arm- oder Handrückenvene wird angelegt
- Mit einem Fühler am Finger wird der Sauerstoff im Blut bestimmt

Wenn eine Narkose (Allgemeinanästhesie) eingeleitet wird, kann der Patient nichts mehr bewusst wahrnehmen und verspürt auch keine Schmerzen mehr. Vergleichbar ist der Narkosezustand etwa mit einer Tiefschlafperiode.
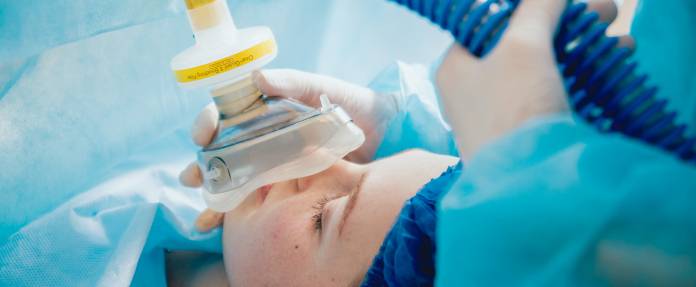
In den meisten Fällen wird mit Hilfe einer Nadel ein Zugang in die Vene gelegt und die Wirkstoffe zur Narkose dort hineingespritzt. Falls die Operation länger dauert, kann mehrmals erneut das Mittel injiziert werden oder stetig eingeleitet werden. Manchmal empfiehlt sich auch die Gabe eines Narkosemittels über die Atemluft, also über eine Maske (Maskennarkose) oder über den Beatmungsschlauch (Intubationsnarkose). Solche Beatmungshilfsmittel werden benötigt, um die ausreichende Zufuhr von Sauerstoff zu gewährleisten. Meist ist ein Schlauch (Tubus) sinnvoll, der in die Luftröhre gelegt wird (Intubation). Ein Vorteil der Intubation ist, dass kein Speisebrei aus dem Magen und keine Speichelflüssigkeit in die Atemwege gelangen. Um den Tubus einzuführen, müssen Wirkstoffe zur Muskelerschlaffung (Muskelrelaxantien) gespritzt werden. Diese sind meist auch für die jeweilige Operation von Vorteil. Ein modernes System zur Beatmung ist die Larynxmaske, eine Maske, die sich über dem Kehlkopf befindet. Die Larynxmaske stellt gewissermaßen einen Kompromiss aus Maske und Tubus dar.
Die Narkose wird mit einer Kombination von Medikamenten durchgeführt. Je nach Situation werden Schlaf- und Schmerzmittel eingesetzt. Sie bewirken eine Muskelentspannung und beeinflussen das vegetative Nervensystem. Diese Medikamente können über die Vene oder über die Atemluft verabreicht werden. In den meisten Fällen werden sie über die Vene verabreicht.
Die Narkose kann mit einer Regionalanästhesie verbunden werden, so dass weniger Narkosewirkstoff benötigt wird. Dies hat den Vorteil, dass das Aufwachen erleichtert wird und in der ersten Zeit nach dem Eingriff die Schmerzausschaltung weiterhin besteht.
Ein Narkosearzt (Anästhesist) ist anwesend, um Puls, Blutdruck und weitere Parameter zu überwachen und eventuelle Komplikationen verhindern oder schnell beheben zu können.
Die Narkose dient dazu, die Operation reibungslos und für den Patienten schmerzfrei durchführen zu können.
Komplikationen
Neben den Risiken durch die Operation selbst können auch durch die Narkose Komplikationen verursacht werden, wobei schwerwiegende Auswirkungen inzwischen sehr selten sind. Nach der Narkose fühlen sich einige Patienten unwohl. Es können Übelkeit und Erbrechen auftreten, Halsschmerzen und Heiserkeit und Missempfindungen. Diese Beschwerden bessern sich meisten sehr schnell.
Blutungen, Nachblutungen und Blutergüsse im Einstichbereich können vorkommen. Entzündungen (z. B. Abszesse = abgekapselte Entzündungsherde), Reizungen oder abgestorbene Gewebestellen können nicht ausgeschlossen werden. Eine Infektion kann sehr selten auch über die Blutbahn im Körper verteilt werden (Sepsis).
Nach einer Narkose kann es vorübergehend zur Verwirrtheit (Delir) oder Persönlichkeitsveränderungen kommen. Besonders häufig wird das bei älteren Patienten beobachtet.
Wird ein Nerv geschädigt, so kann es zu Sensibilitätsstörungen oder Lähmungserscheinungen kommen. Bei versehentlicher Injektion der Medikamente in eine Arterie (Schlagader) können die Wirkungen verstärkt werden. Unter Umständen können dadurch weitere Probleme entstehen. Durch Druck auf Nerven während der Narkose kann es selten zu Gefühlsstörungen oder Lähmungen an Armen und Beinen kommen. Diesen bilden sich meist innerhalb weniger Monate von selbst zurück.
Allergische Reaktionen verschiedenen Schweregrades, insbesondere durch die eingespritzten Mittel, sind möglich. In manchen Fällen zieht sich die Luftröhre krampfartig zusammen. Eine ausgesprochen seltene, aber lebensgefährliche Komplikation ist die maligne Hyperthermie (Narkosefieber), bei der es durch Stoffwechselverschiebungen zu starker Temperaturerhöhung kommt.
Nach einer Intubation oder der Verwendung einer Larynxmaske kann ein Reizzustand im Hals mit Schmerzen und Husten bestehen. Nicht auszuschließen sind Verletzungen im Rachenbereich, an den Stimmbändern sowie auch an den Zähnen.
Selten kann es zu einer Lungenentzündung kommen, wenn Magensaft oder Mageninhalt in die Lunge (Apiration) übertritt. Das ist einer der Gründe, warum man sechs Stunden vor einer Operation nichts essen darf.
Das Risiko schwerer Zwischenfälle ist sehr gering. Obwohl viele Patienten sehr krank oder schwach sind oder notfallmäßig operiert werden müssen, sind schwere Narkosezwischenfälle sehr selten. Die kontinuierliche Überwachung durch den Anästhesisten mit Hilfe technischer Geräte hat das Risiko von Zwischenfällen drastisch reduziert. Das Risiko an einer Narkose zu sterben liegt in Deutschland bei etwa 1:250.000.
Erfolgsaussichten der Narkose
In aller Regel können durch die Narkose Schmerzempfinden, Bewusstsein und Erinnerung effektiv ausgeschaltet werden. Komplikationen und Unannehmlichkeiten sind in den letzten Jahrzehnten deutlich weniger geworden, unter anderem, weil die Kombination der Wirkstoffe weiter optimiert werden konnte. Dennoch sind Komplikationen wie bei allen medizinischen Verfahren nicht auszuschließen. Gerade bei älteren Menschen oder bei Patienten mit schwerwiegenden Vorerkrankungen kann die Operation in Vollnarkose ein gewisses Risiko darstellen. In bestimmten Fällen kann als Alternative eine Regionalanästhesie oder eine örtliche Betäubung ausreichend sein, um den Patienten zu schonen.
Hinweise
Nach der Operation
Eine Überwachung und Behandlung auf der Intensivstation kann sich an die Operation anschließen. Zunächst kann es erforderlich sein, den Patienten vor Verletzungen zu schützen, wenn noch Narkose-Nachwirkungen bestehen. Hierzu kann beispielsweise ein Bettgitter installiert werden.
Falls die Operation unter ambulanten Bedingungen erfolgt, so muss der Patient beachten, dass er aufgrund der teils noch bestehenden Medikamentenwirkung für 24 Stunden kein Auto, keine anderen Verkehrsmittel und keine Maschinen selbst bedienen darf. Daher sollte er sich abholen lassen. Bedeutsame Entscheidungen sollten ebenfalls vertagt werden. Weitere Arzneimittel sollten in dieser Zeit nur in Rücksprache mit dem Arzt eingenommen werden.
Bei Auffälligkeiten, die auf Komplikationen hinweisen könnten, sollte baldmöglichst der Arzt kontaktiert werden.
Häufige Fragen zur Narkose
Warum darf man vor einer Operation nichts essen und trinken?
Durch die Allgemeinanästhesie werden Schutzreflexe wie Schluck- und Hustenreflex ausgeschaltet, ebenso das Bewusstsein und das Schmerzempfinden. Das führt dazu, dass Mageninhalt in den Rachen gelangen und eingeatmet werden kann, was eine schwere Lungenentzündung verursachen kann. Je kürzer die letzte Mahlzeit zurückliegt, desto größer ist diese Gefahr. Vor einer Anästhesie sollten Sie mindestens sechs Stunden lang nichts essen und trinken, was trübe ist oder feste Bestandteile hat (z. B. Milch oder Fruchtsäfte).
Wie schnell wirkt die Narkose?
Nach etwa einer halben Minute schläft man ein, sowohl nach dem Einspritzen der Medikamente in den Infusionsschlauch als auch nach dem Einatmen der Narkosedämpfe. Der Übergang in den schlafähnlichen Zustand der Allgemeinanästhesie erfolgt mit modernen Medikamenten schnell und schonend.
Kann ich während der Operation aufwachen?
Patienten müssen sich keine Sorgen machen, dass sie während der Operation aufwachen. Neben den lebenswichtigen Organfunktionen kontrolliert der Anästhesist nach dem Einschlafen ständig die Narkosetiefe. Mit den heute zur Verfügung stehenden Medikamenten kann er diese sehr genau und schnell regulieren.
Ist es möglich, dass man von einer Narkose nicht mehr aufwacht?
Eine Narkose ist heute sicherer als je zuvor. In sehr selten Fällen können lebensbedrohliche Komplikationen auftreten. In Deutschland ist das Risiko an einer Narkose zu versterben bei 1:250.000. Nicht die Narkose selbst, sondern die Begleiterkrankungen des Patienten und die durchgeführte Operation bestimmen das Risiko.
Kann nach einer Narkose Übelkeit auftreten?
Mit den modernen Medikamenten kommt es nur noch sehr selten zu Nebenwirkungen wie Übelkeit und Erbrechen. Eine Garantie für eine Operation ohne nachfolgende Übelkeit gibt es leider nicht. Die Häufigkeit und das Ausmaß hängen von der persönlichen Veranlagung und der durchgeführten Operation ab. Es ist möglich, vorbeugende Maßnahmen zu ergreifen, wenn eine entsprechende Veranlagung bekannt ist.
Wie stark werden die Schmerzen nach der Operation sein?
Schmerzen nach Operationen lassen sich nicht völlig vermeiden. Sie können heute auf ein erträgliches Maß reduziert werden. Um die Schmerzen so gering wie möglich zu halten, werden bereits während der Operation Schmerzmittel verabreicht. Nach der Operation kann der Bedarf an Schmerzmitteln jederzeit angepasst werden.
Wann kann man nach einer Narkose wieder essen und trinken?
Nach einer Narkose kann der Patient essen und trinken, sobald er wieder den Wunsch danach verspürt. Zu Beginn sollten nur kleine Mengen gegessen und getrunken werden. Einschränkungen können sich durch die Operation ergeben. Wurde z.B. am Magen-Darm-Trakt operiert, darf nicht sofort nach der Narkose wieder gegessen und getrunken werden. Wann genau man wieder essen und trinken darf, erfährt man in diesen Fällen von den behandelnden Ärzten.
Wann bin ich nach einer Narkose wieder richtig wach?
Aus Sicht der Anästhesisten sind die Patienten bereits wenige Minuten nach einer Operation wieder wach. Das bedeutet, dass sie von selbst wieder atmen können und die Schutzreflexe wieder da sind. Bis die Patienten sich aber wieder vollständig wach fühlen, ihre Umgebung wahrnehmen können und zum Beispiel wieder lesen oder Fernsehen schauen können, dauert es mindestens eine Stunde, meisten mehrere Stunden.
aktualisiert am 21.11.2023