Koagulopathie
Bei einer Koagulopathie handelt es sich um eine Erkrankung, die das Gerinnungssystem betrifft. Viele unterschiedliche Koagulopathien können unterschieden werden. Zum einen kann die Gerinnung herabgesetzt sein und Blutungen die Folge davon sein, zum anderen gibt es Erkrankungen mit verstärkter Gerinnung, bei denen eine erhöhte Gefahr der Bildung von Blutgerinnseln besteht.
Die Blutgerinnung (Blutstillung, Hämostase) ist ein lebenswichtiger Vorgang. Sie bringt Blutungen, die durch Gefäßverletzungen entstehen, zum Stillstand.
Man unterscheidet zwei Phasen der Blutgerinnung:
- Um den Blutverlust so gering wie möglich zu halten, zieht sich das betroffene Gefäß unmittelbar nach der Verletzung zusammen. Blutplättchen (Thrombozyten) lagern sich an die Gefäßränder an und verkleben zu einem sogenannten Blutpfropf, die Wunde wird provisorisch verschlossen.
- Nun beginnt der zweite und eigentliche Teil der Blutstillung, die sogenannte Gerinnungskaskade. Nacheinander werden verschiedene Gerinnungsfaktoren, die sich im Blut befinden, aktiviert. Sie führen dazu, dass die Gefäßverletzung mit einem festen Netz aus einem Eiweißstoff (Fibrinnetz) verschlossen wird. Anschließend wandern Bindegewebszellen in das entstandene Blutgerinnsel (Thrombus) ein und verbinden es mit den Gefäßwänden. Ebenso wichtig ist die sogenannte Fibrinolyse, die Gerinnsel langsam wieder auflöst und eine übermäßige Blutverklumpung verhindert.

Fehlen ein oder mehrere Gerinnungsfaktoren oder funktionieren sie nicht richtig, spricht man von einer Gerinnungsstörung oder Koagulopathie. Eine Koagulopathie kann in zwei Richtungen verlaufen. Ist die Gerinnung zu schwach, dann führt das zu einer erhöhten Blutungsneigung (Minuskoagulopathie). Kommt es zu einer übermäßig starken Gerinnung, ist das Blut dickflüssiger und die Gefahr, dass Blutgerinnsel entstehen, erhöht (Pluskoagulopathie).
Ursachen
Eine Koagulopathie entsteht, wenn ein oder mehrere Gerinnungsfaktoren fehlen, die Anzahl reduziert ist oder sie nicht richtig funktionieren. Insgesamt gibt es 12 verschiedene Gerinnungsfaktoren, die mit leichten Abweichungen in einem System von Faktor I bis Faktor XIII aufgeführt sind. Man unterscheidet angeborene oder erworbene Gerinnungsstörungen.
Leber und Vitamin K
Gerinnungsfaktoren werden zum großen Teil in der Leber gebildet. Eine häufige Ursache für erworbene Gerinnungsstörungen mit erhöhter Blutungsneigung (Minuskoagulopathie) sind daher Leberfunktionsstörungen. Die Bildung einiger Gerinnungsfaktoren in der Leber verläuft wiederum nur in Anwesenheit von ausreichend Vitamin K. Ein Vitamin-K-Mangel kann zu Gerinnungsstörungen führen. Nur selten kommt es durch unzureichende Aufnahme mit der Nahrung zum Vitamin-K-Mangel. Meist liegt die Ursache in chronischen Erkrankungen des Verdauungstraktes oder längerer Antibiotika-Einnahme. Die Wirkung von Vitamin K wird in der Medizin auch bewusst durch Medikamente (zum Beispiel Marcumar®, Wirkstoff Phenprocoumon) neutralisiert, die zur Blutverdünnung eingesetzt werden.
Verbrauchskoagulopathie als Ursache für Gerinnungsstörungen
Die Verbrauchskoagulopathie (DIC, disseminierte intravasale Coagulopathie) ist ein lebensbedrohlicher Zustand. Sie tritt als Begleitsymptom bei verschiedenen ernsten Erkrankungen auf. Die akute Form kann vorkommen bei
- Schock
- Blutvergiftung (Sepsis)
- schweren Verbrennungen
- Geburtskomplikationen (mit starken Blutungen).
Ursachen der chronischen Form sind Leberzirrhose oder Blutkrebs-Erkrankungen. Im Rahmen der Erkrankungen wird die Gerinnungskaskade zunächst krankhaft gesteigert. Weil aber ein erhöhter Verbrauch an Gerinnungsfaktoren stattfindet, bricht die Gerinnung schließlich zusammen. Letztendlich führt dies zum Multiorganversagen oder zu unstillbaren Blutungen, da die Gerinnungsfaktoren verbraucht sind.
Willebrand-Jürgens-Syndrom
Die häufigste angeborene Gerinnungsstörung ist das von-Willebrand-Jürgens-Syndrom. Es fehlt kein Gerinnungsfaktor, sondern der sogenannte von-Willebrand-Faktor (benannt nach seinem Entdecker, einem finnischen Arzt). Der Willebrand-Faktor ist ein Protein, das für die Zusammenlagerung der Blutplättchen (Thrombozyten) an die Gefäßwand sorgt. Ein Mangel oder Defekt des Willebrand-Faktors führt zu einer erhöhten Blutungsneigung. Schwere Verläufe sind selten. Viele Betroffene leben ohne Beeinträchtigung oder sogar ohne Kenntnis der Erkrankung.
Hämophilie
Eine seltenere, aber weitläufig bekannte vererbbare Gerinnungsstörung, die mit einer erhöhten Blutungsneigung einhergeht, ist die Bluterkrankheit (Hämophilie). Durch einen genetischen Defekt werden die Gerinnungsfaktoren VIII (bei Hämophilie A) oder IX (bei Hämophilie B) nicht gebildet. Die Krankheit wird über das X-Chromosom vererbt. Männer besitzen zwei X-Chromosomen, Frauen ein X-Chromosom und ein Y-Chromosom. Daher sind fast ausschließlich Männer von der Hämophilie betroffen. Frauen können das defekte Gen auf das Kind übertragen, auch wenn sie selbst keine Symptome aufweisen. Durch den Mangel des jeweiligen Faktors verläuft die Blutgerinnung nur sehr langsam.
Ursachen einer Pluskoagulopathie
Für eine verstärkte Gerinnungsneigung (Pluskoagulopathie) gibt es viele Ursachen und Erkrankungen. Unter „Faktor V Leiden“ oder Faktor-V-Leiden-Mutation ist ein erblicher Defekt bekannt, der zu einem Ungleichgewicht von gerinnungsaktivierenden und gerinnungshemmenden Einflüssen führt. Das erhöht die Wahrscheinlichkeit einer Blutgerinnselbildung. Ein Mangel an Stoffen, dessen Funktion die Hemmung oder Einschränkung der Blutgerinnung ist, kann ebenfalls zu einer erhöhten Blutgerinnung und damit Entstehung von Blutgerinnseln führen. Zu diesen gerinnungshemmenden Stoffen im Blut zählen das Protein C, Protein S oder Antithrombin. Erworbene oder erbliche Ursachen führen hier zu einem Mangel. Darüber hinaus gibt es weitere Pluskoagulopathien wie das Antiphospholipid-Syndrom (eine Autoimmunerkrankung) oder die erbliche Prothrombin-Mutation G 20210 A.
Symptome
Die Symptome der verschiedenen Koagulopathien haben vielfach Gemeinsamkeiten, weichen in anderen Punkten wiederum voneinander ab. Vor allem kommt es darauf an, ob die Gerinnung gehemmt oder verstärkt ist.
Verschlechterte Blutgerinnung
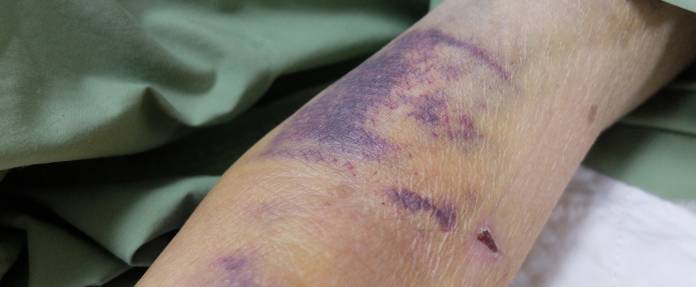
Bei Blutgerinnungsstörungen mit fehlender Gerinnung besteht eine starke Blutungsneigung. Nach Verletzungen oder Zahnbehandlungen kommt es zu langanhaltenden Blutungen oder erneuten Blutungen nach bereits eingetretenem Blutstillstand. Häufig neigen Betroffene zu Nasenbluten (Epistaxis) und Blutergüssen (Hämatomen). Kleine Stöße reichen aus, um einen Bluterguss auszulösen. Spontanblutungen ohne erkennbaren Anlass treten auf. Sie sind häufig als kleine rote Flecken (Petechien) oder größere unregelmäßig geformte rotblaue Flecken (Purpura) auf der Haut zu erkennen. Die Erkrankung kann sehr mild verlaufen, so dass sie erst bei routinemäßigen Blutuntersuchungen entdeckt wird. Schwere Formen sind selten. Die Ausprägung ist abhängig von der Art der Erkrankung.
Das von-Willebrand-Jürgens-Syndrom verläuft oft symptomlos und wird in den meisten Fällen zufällig bei routinemäßigen Blutuntersuchungen oder bei Zahnentfernungen durch eine auffallend lange Blutungszeit entdeckt.
Bei Betroffenen mit Hämophile A und B zeigen sich Gerinnungsstörungen bei schweren Formen bereits im Kindesalter. Es kommt zu
- Nabelschnurblutungen
- Nasenbluten
- Gelenkeinblutungen
- großflächigen Blutergüssen
- sehr starken Monatsblutungen, wenn Mädchen betroffen sind.
Bei milder Verlaufsform fällt die Erkrankung oft erst bei Eingriffen wie Zahnentfernungen oder Blutuntersuchungen (Gerinnungstests vor operativen Eingriffen) auf.
Erhöhte Gerinnungsneigung
Alle Erkrankungen mit erhöhter Gerinnungsneigung (Pluskoagulopathien) führen vermehrt zu Bildung von Blutgerinnseln in intakten Blutgefäßen. Dadurch kann das Blut dort nicht mehr ungehindert fließen. Aus einem Thrombus (Blutgerinnsel) kann ein kompletter Gefäßverschluss (Embolie) entstehen. Symptome treten in der Regel erst auf, wenn sich eine Thrombose gebildet hat. Typische Beschwerden bei ausgeprägten Venenthrombosen (häufig in den Beinen) sind
- Spannungsgefühle im Bein
- geschwollene Knöchel
- Schmerzen und Schwellungen in Wade, Fuß und Kniekehle
- eine Überwärmung der geschwollenen Bereiche.
Diagnose
Bei Verdacht auf eine Gerinnungsstörung werden eine Blutuntersuchung mit Gerinnungstest und die Zählung der Blutplättchen (Thrombozyten) veranlasst.
Zu den Gerinnungstests zählen
- die (aktivierte) partielle Thromboplastinzeit (PTT beziehungsweise aPTT)
- die Blut-Plasmathrombinzeit (PTZ)
- der Quickwert beziehungsweise International Normalized Ratio (INR)
Das vom Arzt entnommene Blut wird mit der Substanz Citrat gemischt. Dies verhindert die Blutgerinnung der Blutprobe vor der Untersuchung. Im Labor wird die Blutgerinnung ausgelöst und schließlich die Zeit bis zum Einsetzen der Gerinnung gemessen.
Partielle Thromboplastinzeit (PPT)
Für die PTT liegt der Normalwert zwischen 27 und 38 Sekunden. Die aktivierte Partielle Thromboplastinzeit (aPTT) ist eine abgewandelte Form zur Untersuchung weiterer Faktoren, die an der Blutgerinnung beteiligt sind. Die Gerinnung sollte bei der aPTT innerhalb 27 bis 35 Sekunden stattgefunden haben. Bei einer Pluskoagulopathie ist die Gerinnungszeit erniedrigt, das Blut gerinnt zu schnell. Verlängerte Gerinnungszeiten treten bei Minuskoagulopathien (verschiedene Gerinnungsfaktormängel, Hämophilie, Vitamin-K-Mangel, Leberschäden) auf.
Plasmathrombinzeit (PTZ)
Für die Bestimmung der PTZ wird dem Blutplasma im Labor ein Gerinnungsfaktor (Thrombin) zugegeben und dann die Zeit der Umwandlung der Substanz Fibrinogen zu Fibrin gemessen. Die Fibrinbildung sollte in 20 bis 38 Sekunden stattfinden. Die PTZ wird häufig im Rahmen einer Behandlung mit Heparin bestimmt. Ein verlängerter Wert kommt bei Leberzirrhose, Schockzustand bei „Blutvergiftung“ (septischem Schock), Mangel an Fibrinogen oder der Behandlung mit Heparin vor.
International Normalized Ratio (INR)
Die INR ist ein Wert, der aufgrund der besseren Vergleichbarkeit von Laborwerten den früher genutzten Quickwert ersetzt. Dem Blutplasma werden mehrere Stoffe zugegeben, dadurch wird eine Gefäßverletzung nachgestellt und der sogenannte extrinsische Weg der Blutgerinnung aktiviert. Die Zeit bis zum Auftreten von Fibrinfäden wird bestimmt. Bei normaler Blutgerinnung dauert das 11 bis 16 Sekunden. Der Test dient dem Nachweis der Funktion einiger bestimmter Gerinnungsfaktoren. Durch die Einnahme bestimmter Medikamente (Antibiotika oder krampflösende Medikamente) kann der Wert niedriger sein. Eine verlängerte INR deutet auf eine Gerinnungsstörung hin. Ursache sind hier Leberfunktionsstörungen, Vitamin-K-Mangel, Mangel an Fibrinogen oder die Einnahme von gerinnungshemmenden Medikamenten.
Bei der Auswertung der Gerinnungswerte haben die verschiedenen möglichen Abläufe der Gerinnung eine Bedeutung. Dabei gibt es den intrinsischen und den extrinsischen Weg der Blutgerinnung. In beiden Wegen aktivieren die Gerinnungsfaktoren jeweils stufenweise weitere Gerinnungsfaktoren. Die Abläufe treffen sich in einer gemeinsamen Endstrecke der Gerinnungskaskade. Der intrinsische Weg läuft hauptsächlich an der Oberfläche aktivierter Blutplättchen (Thrombozyten) ab und sorgt für die Fibrinbildung. Der extrinsische Weg wird durch eine geschädigte Gefäßwand ausgelöst.
Durch die Blutgerinnungstests kann die Ursache der Gerinnungsstörung nicht diagnostiziert, aber bereits eingeschränkt werden:
- Mit der International Normalized Ratio (INR) wird nur die Funktion des extrinsischen Systems der Blutgerinnung untersucht. Patienten mit Hämophilie haben einen normalen INR-Wert.
- Die partielle Thromboplastinzeit (aPTT) erfasst die Funktion des intrinsischen Systems, sie ist unter anderem bei Hämophilie verlängert.
- Die Plasmathrombinzeit (PTZ) ermittelt die Gerinnungszeiten der gemeinsamen Endstrecke von intrinsischem und extrinsischem Weg der Blutgerinnung.
Um festzustellen, welcher Gerinnungsfaktor im Blut fehlerhaft ist oder fehlt, werden in speziellen Labors weitere Tests durchgeführt. Zur Unterscheidung ob die Erkrankung genetisch bedingt oder erworben ist, wird manchmal eine Knochenmarksuntersuchung folgen.
Werden in Blutuntersuchungen zu schnelle Gerinnungszeiten gemessen, liegt eine Pluskoagulopathie vor. Die Gefahr bei diesen Gerinnungsstörungen ist die Bildung von Blutgerinnseln (Thrombosen). Diese sind in Anfangsstadien häufig symptomlos. Die Diagnose einer Thrombose erfolgt in der Regel mit einer Ultraschalluntersuchung. Die Untersuchung sollte von einem Venenspezialisten (Phlebologen) durchgeführt werden. Bei Unklarheiten wird eine Röntgenuntersuchung mit Kontrastmittel (Phlebographie) notwendig. Abbauprodukte der Gerinnsel (Thromben), sogenannte D-Dimere, können im Blut nachgewiesen werden. Wenn diese Messung negativ ausfällt, dann bedeutet das, dass keine Thrombose vorliegt. Erhöhte Werte reichen aber nicht aus, um eine Thrombose sicher zu diagnostizieren.
Therapie
Die Therapie richtet sich nach der Ursache der Erkrankung. Bei Leberfunktionsstörungen wird der Auslöser, wenn bekannt, behandelt oder vermieden (zum Beispiel Verzicht auf Alkohol bei Alkoholabusus). Ein Vitamin-K-Mangel wird in Form von Injektionen oder Tabletten ausgeglichen.
Ziel der Therapie bei Menschen mit Mangel an Gerinnungsfaktoren ist es, auftretende Blutungen zu vermeiden. Die meisten Spontanblutungen finden in den Gelenken statt (etwa 70 bis 80 Prozent), gefolgt von Blutungen in die Muskulatur (10 bis 20 Prozent). Diese Spontanblutungen sind schmerzhaft und können zu Folgeschäden führen. Zwei Blutungen im Jahr gelten als ausreichend, um einen dauerhaften Gelenkschaden auszulösen. Organblutungen oder Blutungen im Nervensystem sind selten. Patienten erhalten den fehlenden Faktor in die Vene injiziert:
- bei Hämophile A den Faktor VIII
- bei Hämophilie B den Faktor IX
- beim von-Willebrand-Syndrom den Willebrand-Faktor
Die Gerinnungsfaktoren, die verabreicht werden, werden heutzutage gentechnisch hergestellt. Je nach Schwere der Erkrankung erhalten Betroffene eine Bedarfstherapie oder eine vorbeugende Therapie. Die Bedarfsbehandlung wird in milden Fällen der Erkrankung angewendet. Bei auftretenden Blutungen kann der Faktor auch durch den Patienten selber gespritzt werden. Die Blutung kommt zum Stillstand, sobald der fehlende Gerinnungsfaktor am Verletzungsort angekommen ist.
Bei schwerer Hämophilie erhalten Patienten zwei- bis dreimal wöchentlich vorbeugend ihr Faktorenpräparat. Dadurch treten Blutungen deutlich seltener auf und Betroffene können ein nahezu beschwerdefreies und normales Leben führen.
Die Behandlung der Koagulopathien, die mit einer erhöhten Gerinnungsneigung einhergehen, richtet sich bei erworbenen Fällen gegen die Ursache. Ansonsten werden die Symptome behandelt oder mögliche Komplikationen aufgehalten. Hat sich bei Betroffenen ein Blutgerinnsel (Thrombus) gebildet, muss verhindert werden, dass es sich vergrößert oder löst. Dafür werden Medikamente verabreicht, die die Blutgerinnung stoppen (Antikoagulantien). Zu Beginn der Behandlung kommt dafür Heparin zum Einsatz. Um weitere Gerinnsel zu verhindern, erhalten Patienten über einen längeren Zeitraum (drei bis sechs Monate) gerinnungshemmende Medikamente, zum Beispiel Phenprocoumon oder Warfarin. In einigen Fällen müssen diese Medikamente dauerhaft genommen werden. Regelmäßige Kontrollen der Gerinnungsfähigkeit des Blutes sind besonders bei dauerhafter Einnahme wichtig, da die Blutungsneigung erhöht ist. Lässt sich ein Thrombus medikamentös nicht auflösen, muss er chirurgisch entfernt werden.
Zusätzlich ziehen Menschen mit Thromboseneigung Kompressionsstrümpfe an. Durch den Druck auf die Beinvenen wird der Rücktransport des Blutes aus den Beinen erleichtert. Etwaige Thromben werden am Wachstum gehindert. Alle Maßnahmen zielen auch darauf ab, die gefürchtete und lebensbedrohliche Lungenembolie zu verhindern. Abgeschwemmte Thromben können sich in Lungengefäßen festsetzen und diese verstopfen.
Vorbeugung
Zu den vorbeugenden Maßnahmen im Umgang mit Erkrankungen, die mit einer erhöhten Blutungsneigung (besonders Hämophilie) einhergehen, zählt das Einnahmeverbot bestimmter Arzneimittel. Dazu zählen Medikamente mit den Wirkstoffen Acetylsalicylsäure (ASS, bekannter Handelsname Aspirin®) oder anderen sogenannten Thrombozytenaggregationshemmern (verhindern das Zusammenhaften von Blutplättchen und damit die Blutgerinnung). Solche Mittel fördern das Blutungsrisiko erheblich und dürfen nicht gegeben werden.
Spritzen in einen Muskel (intramuskuläre Injektionen) sollten bei Patienten wegen erhöhter Blutungsgefahr vermieden werden. Wiederholte Gelenkeinblutungen können zu Spätfolgen wie Gelenkversteifung oder chronischen Gelenkentzündungen führen. Mit unbehandelten Kindern sollte daher vorsichtig umgegangen werden. Wenn es möglich ist, dann sollten betroffene Kinder verletzungsarme Sportarten wählen und Gelenke ausreichend schützen.
Größte Sorgfalt muss bei Operationen eingehalten werden. Bei leichten Fällen der Hämophilie wird vor Operationen vorbeugend das Mittel Desmopressin gegeben, um die Blutgerinnung zu stabilisieren. Bei diagnostiziertem Faktorenmangel, der bereits mit Faktoren behandelt wird, muss vor operativen Eingriffen genau besprochen werden, wie Faktoren injiziert werden. So soll das Blutungsrisiko durch die Operation minimiert werden. Außerdem werden vor und nach der Operation engmaschig die Blutgerinnungswerte bestimmt.
Vitamin-K-Mangel kann mit einer ausgewogenen Ernährung verhindert werden. Vitamin-K-reiche Lebensmittel sind insbesondere grünes Gemüse (Spinat, Brokkoli, Weißkohl, Blattsalat, Petersilie, Avocado) oder Hülsenfrüchte.
Bei Erkrankungen, die zu einer erhöhten Blutgerinnung führen, sollten alle Risikofaktoren vermieden werden, die einen negativen Einfluss auf die Gefäßdurchblutung haben. Hierzu zählen Rauchen, Übergewicht oder hormonelle Verhütungsmittel. Die wichtigste vorbeugende Maßnahme zur Vermeidung einer Thrombosebildung ist Bewegung. Die Muskeltätigkeit unterstützt den venösen Rückfluss. Ist durch Operationen, Verletzung oder Bettlägerigkeit keine Bewegung möglich, helfen Kompressionsstrümpfe und Gerinnungshemmer wie Heparin.
Prognose
Der Verlauf der Erkrankung ist abhängig von der zugrunde liegenden Ursache. Liegt ein Faktorenmangel vor, können Patienten durch die Injektion der fehlenden Faktoren nahezu beschwerdefrei leben.
Weiterführende Informationen
Selbsthilfegruppen und nützliche Information für Patienten, die unter Hämophilie leiden, gibt es auf folgenden Seiten:
https://www.igh.info/inhalte/infos/haemophilie/haemophiliezentrum-und-selbsthilfeorganisation.html
https://www.haemophilie.org/
Eine Übersicht über Vitamin-K-haltige Lebensmittel zeigt diese Tabelle:
https://www.gesundheit.de/ernaehrung/naehrstoffe/vitamine/vitamin-k-phyllochinon
aktualisiert am 22.02.2023