Knochentransplantation
Knochen transplantieren (eigener Knochen, fremder Knochen, Knochenersatzmaterial)
Wenn an einem Bereich eines Knochens zu wenig Knochensubstanz vorhanden ist, so kann es notwendig sein, eine Knochentransplantation vorzunehmen. Das Knochengewebe kann aus dem eigenen Körper oder bisweilen auch von anderen Menschen übertragen werden. Ebenso möglich ist eine Auffüllung mit Knochenersatzmaterial. Um Knochen einzupflanzen, gibt es viele verschiedene Möglichkeiten, die sich nach dem Befund beziehungsweise dem Defekt richten.
Ursachen – wann erfolgt eine Knochentransplantation?
Eine Knochentransplantation wird in der Regel dann vorgenommen, wenn ein zu großer Verlust an (intakter) Knochensubstanz vorliegt. Dafür gibt es viele mögliche Gründe. Knochenmaterial kann beispielsweise nach einer ausgedehnten oder schweren Verletzung (Knochenbruch), einer Knocheninfektion, einer so genannten Falschgelenkbildung (schlechte Einheilung eines Knochenbruchs), einer Tumoroperation oder bei Austausch einer Gelenkprothese benötigt werden.
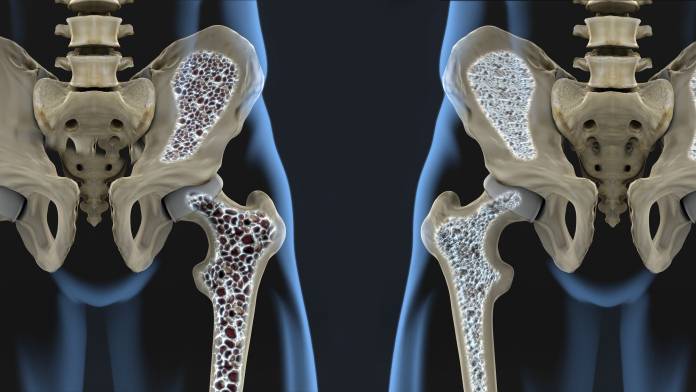
Knochenbrüche entstehen in der Regel durch mechanische Gewalt, z. B. bei Unfällen, beim Sport, bei Stürzen und ähnlichen Hergängen. Auch ist ein Knochenbruch nach Dauerbelastung bei eher geringeren Anlass möglich (Ermüdungsfraktur, Stressfraktur). Auch Osteoporose und andere Krankheiten mit Knochensubstanzrückgang können Brüche bedingen.
Eine Knocheninfektion (Osteitis) wird meist durch Bakterien verursacht, wenn diese bei einer Verletzung eindringen oder über die Blutbahn in den Knochen gelangen. Eine Abwehrschwäche, z. B. bei Diabetes mellitus (Zuckerkrankheit), HIV oder durch bestimmte Medikamente, kann die Entzündung begünstigen.
Ein Falschgelenk kann sich immer dann bilden, wenn ein Knochen gebrochen ist oder auch durch einen operativen Eingriff durchtrennt ist und der betroffene Knochen im Laufe der Zeit nicht wieder stabil zusammenheilt. Die Ursachen können eine mechanische Belastung beziehungsweise mangelhafte Ruhigstellung oder eine Einklemmung von umliegendem Gewebe zwischen den Knochenbruchstücken, aber auch Knocheninfektionen oder Durchblutungsprobleme sein. Einige Umstände wie z. B. Diabetes oder Medikamentengabe können das Risiko für eine Falschgelenkbildung erhöhen.
Knochentumore können vom Knochen ausgehen (z. B. Osteosarkom = bösartiger Tumor des Knochens), von weiteren Gewebeanteilen in der Nähe oder Absiedlungen von bösartigen Tumoren anderer Körperbereiche (Metastasen) im Knochen sein. Die Ursache der Tumore ist meist nicht feststellbar, die Entstehung kann durch verschiedene Faktoren (z. B. Strahlung) gefördert werden.
Eine Gelenkprothese (Endoprothese) kann bei ausgeprägtem Gelenkverschleiß (Arthrose) und anderen schweren Erkrankungen insbesondere an Hüftgelenk und Knie notwendig werden. Vor allem bei einer Lockerung kann es vorkommen, dass die Prothese gewechselt werden muss.
Symptome der Störungen, die eine Knochentransplantation nach sich ziehen können
Bei einem Knochenbruch treten Schmerzen auf, besonders bei Belastung des jeweiligen Körperteils. Die ursprüngliche Funktion ist abgeschwächt oder nicht mehr ausführbar. Meist besteht eine Schwellung und eventuell ein Bluterguss. Bei verschobenen Brüchen kann das Körperteil bisweilen sichtbar verformt oder übermäßig bewegbar sein.
Bei einer Knochenentzündung (Osteitis) kommt es zu Schmerzen, Schwellung und Überwärmung am betroffenen Knochen, Eiter bildet sich. Durch die Entzündung kann es zu einer unwiederbringlichen Schädigung von Knochen- und Weichteilgewebe kommen. Später können sich unnatürliche Verbindungsgänge mit entzündlichem Inhalt bilden (Fisteln). Bei Ausbreitung des Erregers über die Blutbahn kann es zu einer allgemeinen Entzündung (Sepsis, so genannte Blutvergiftung) kommen. Begleitend zur Knochenentzündung treten oft eine Knochenmarksentzündung (Osteomyelitis) oder eine Gelenkentzündung (Arthritis) auf.
Bei einer Falschgelenkbildung (Pseudarthrose) kommt es durch die fehlende Stabilität am betroffenen Körperteil zu Fehlstellungen, Muskelschwund und Gelenkproblemen. Die Funktion der Gliedmaße beziehungsweise des Körperteils ist dann oft bedeutend eingeschränkt.
Bei Knochentumoren bestehen oft lange keine Symptome. Es kommt zur Verdickung des Knochens mit eventuellen Schmerzen. Es kann zu einer Verminderung der Beweglichkeit kommen. Manchmal kommt es zu krankhaften (pathologischen) Knochenbrüchen. Ist der Tumor bösartig, so kann es zur Absiedlung von Tochtergeschwülsten (Metastasen) in anderen Körperbereichen kommen, die auch an dieser Stelle schwerwiegende Probleme bereiten können.
Diagnose vor der Knochenübertragung
Es erfolgt die Befragung des Patienten (Anamnese) sowie eine körperliche Untersuchung. In bildgebenden Verfahren wie Röntgen, Computertomographie (CT), Magnetresonanztomographie (MRT) oder Szintigraphie kann der Defekt dargestellt werden. Blutuntersuchungen werden vorgenommen. Abhängig vom Defekt und vom betroffenen Körperteil sowie von der allgemeinen Gesundheit des Patienten können spezielle weitere Untersuchungen erforderlich sein.
Differenzialdiagnose
Da die Erkrankung in der Regel vor einer Knochentransplantation bereits bekannt ist, erübrigen sich meist die Differenzialdiagnosen.
Therapie
Konservative Therapie
Bei den entsprechenden Defekten ist eine alleinige nichtoperative Therapie, z. B. mit Medikamenten, Ruhigstellung oder Krankengymnastik, nicht erfolgreich. Diese Maßnahmen können anfangs die Basis der Behandlung bilden, woraufhin später eine Knochenübertragung notwendig wird, oder es wird gleich eine Knochentransplantation angesetzt.
Operation zur Transplantation von Knochen
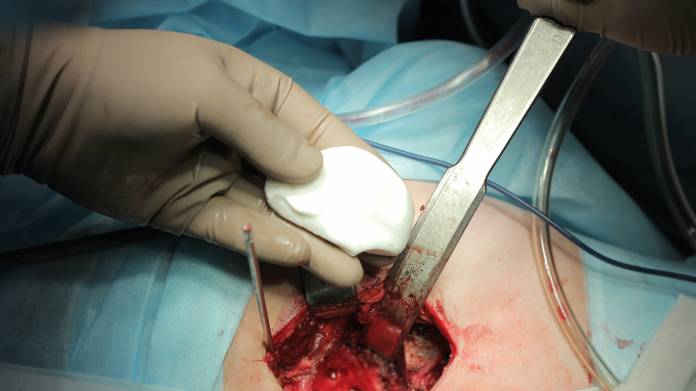
Für den jeweiligen Eingriff mit Knochentransplantation wird in aller Regel eine Vollnarkose vorgenommen. Falls eine Operation an Arm oder Bein stattfinden soll, wird oft eine stramme Manschette angelegt, um die Durchblutung vorübergehend zu stoppen (Blutsperre). Damit können Blutungen verringert und die Sicht auf den Operationsbereich gebessert werden.
Der Bereich des Defekts wird so freipräpariert, dass eine Knochenübertragung möglichst problemlos stattfinden kann. Verwendet werden kann körpereigener Knochen, Knochen von menschlichen Spendern oder auch Knochenersatzmaterial.
Bei einer Entnahme von Eigenknochen zur Transplantation wird ein kleines Knochenstückchen aus einem für die Statik weniger wichtigen Knochenbereich, z. B. dem Beckenkamm, herausgeholt. Der Knochenspan wird dann entweder im selben Eingriff oder einer Folgeoperation in den angegriffenen oder fehlenden Knochenbereich eingesetzt. Obwohl das eingesetzte Knochenfragment letztendlich meist abgebaut wird, wird die Heilung deutlich verbessert, denn es kommt zu einer Wachstumsförderung des umgebenden Knochens.
Fremdknochen, der eingesetzt werden kann, stammt von hirntoten Organspendern oder von lebenden Spendern (hier meist aus einem Hüftkopf, aus dem sich relativ viel Material gewinnen lässt – ein solcher Spender bekommt eine Hüftprothese, für die ohnehin Knochensubstanz entfernt werden muss). Mit fremdem Knochenmaterial können oft auch ausgedehnte Defekte überbrückt werden.
Das Einsetzen von künstlichem Knochenersatzmaterial kann insbesondere bei sehr ausgedehnten geschädigten Bereichen sinnvoll sein. Als Knochenersatz verwendet werden beispielsweise das Mineral Hydroxylapatit oder Knochenzement (eine Art Klebekunststoff). Manchmal werden antibiotische Wirkstoffe beigefügt, um Krankheitskeime zu bekämpfen. Nachteil der Knochenersatzmaterialien ist, dass sie wesentlich schlechter einheilen als Naturknochen. Daher werden den Substanzen oft Eigen- oder Fremdknochen beigefügt.
Oftmals werden nach den Maßnahmen Drainagen gelegt, um Wundsekret aufzufangen. Diese können nach einigen Tagen wieder herausgezogen werden. Meist wird ein Verband angelegt, gegebenenfalls auch stabilisierende Schienen oder ein Gips.
Mögliche Erweiterungen der Operation
Falls in sehr seltenen Fällen bei einer Eigenknochenentnahme so viel Gewebe aus dem Ursprungsknochen herausgeholt wird, dass dieser nicht mehr stabil ist, werden Fremdmaterialien wie z. B. Schrauben und Platten oder Nägel zur Fixierung verwendet.
Falls unerwartete Befunde oder Komplikationen auftreten, kann es notwendig werden, weitere Maßnahmen durchzuführen, die zuvor nicht geplant waren.
Komplikationen
Durch die Operation können Strukturen in der Nähe geschädigt werden. Es kann zu Blutungen, Nachblutungen und Blutergüssen kommen. Infektionen, Wundheilungsstörungen und Narbenbildungen können auftreten. Durch Verletzung von Nerven kann es unter anderem zu Sensibilitätsstörungen oder Lähmungserscheinungen kommen. Durch eine eventuelle Blutstauungsmanschette können Druckschäden oder Lähmungen verursacht werden. Besonders an der Entnahmestelle können Knochen brechen. Knochen können in einer falschen Position zueinander einheilen. Manchmal kommt es zu Verschleiß, zur verminderten Beweglichkeit oder zur Steifigkeit von Gelenken. Knochen und Muskeln können durch die Bewegungseinschränkung schwächer werden. Auch ist es nicht ausgeschlossen, dass es zum so genannten Sudeck-Syndrom kommt, bei dem der Knochen stark abgebaut wird und sich eine schmerzhafte Entzündung ergibt. Eine Durchblutungsverminderung mit Folgeschäden kann auftreten. Allergische Reaktionen jeden Schweregrades sind möglich. Fremdmaterial kann abgestoßen werden. Eine Infektion, z. B. auch mit Hepatitis oder HIV, kann bei Fremdknochenübertragung oder bei Gabe von Blutkonserven trotz vorheriger Untersuchungen nicht 100%ig ausgeschlossen werden. Bei weitergehenden Eingriffen können sich noch andere Komplikationen ergeben.
Hinweis: Dieser Abschnitt kann nur einen kurzen Abriss über die gängigsten Risiken, Nebenwirkungen und Komplikationen geben und erhebt keinen Anspruch auf Vollständigkeit. Das Gespräch mit dem Arzt kann hierdurch nicht ersetzt werden.
Prognose
In der Regel ist durch eine Übertragung von Knochen oder von Ersatzmaterial eine bessere Ausheilung und Stabilität zu erreichen. Eine völlige Wiederherstellung des funktionellen Ausgangszustandes ist nicht immer möglich. Nur in seltenen Fällen heilt das Material schlecht ein, eventuell kann dann eine Folgeoperation notwendig werden.
Hinweise
Vor der Operation
In vielen Fällen müssen Medikamente, die die Blutgerinnung hemmen, beispielsweise Marcumar® oder Aspirin®, vor einer Operation abgesetzt werden. Dies geschieht immer in Absprache mit dem Arzt.
Nach der Operation
Ergeben sich stärkere Schmerzen, so können durch den Arzt Schmerzmedikamente gegeben werden.
Der betroffene Körperbereich muss einige Wochen lang besonders geschont werden. Eine Hochlagerung kann den Heilungsverlauf unterstützen. Der Bereich darf in der Zeit nicht belastet werden, möglicherweise sind Gehhilfen angezeigt. Die anderen Gelenke sollen viel bewegt werden. Krankengymnastik ist sinnvoll.
Sport und andere Aktionen mit Belastungseinwirkung auf den betroffenen Körperteil sollten erst dann ausgeübt werden, wenn der Arzt keine besondere Gefährdung mehr darin sieht.
Bei Besonderheiten, die auf Komplikationen hindeuten könnten, sollte der Arzt kontaktiert werden, um eine eventuell notwendige Behandlung durchzuführen.
aktualisiert am 30.09.2022