Knocheninfektion / Entzündung des Knochens (Osteomyelitis)
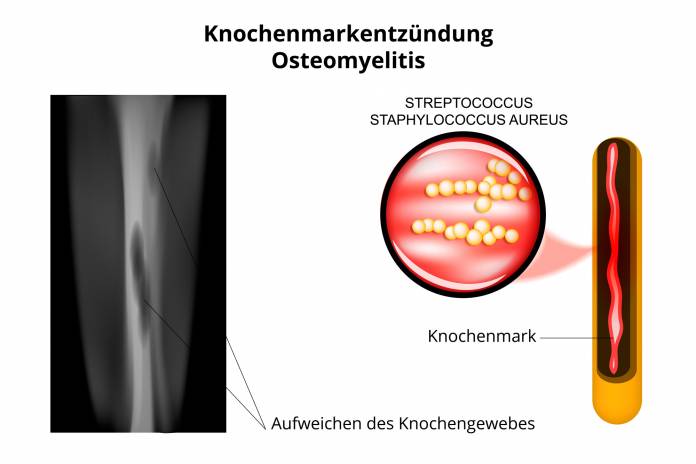
Bei einer Knochenentzündung (Osteitis) oder eine Knochenmarkentzündung (Osteomyelitis) ist eine rasche Behandlung notwendig, um schwerwiegende Folgen zu verhindern. Eine solche Entzündung ist die Folge einer Knocheninfektion, die über eine Verletzung oder über das Blut an den Knochen gelangen kann. Neben der Gabe von Antibiotika ist eine Operation zur Ausräumung des Entzündungsherdes oft unumgänglich.
Ursachen
Die Knocheninfektion kann sich ergeben, wenn Bakterien, selten auch andere Krankheitserreger, in den Knochen gelangen. Die Keime können nach einem Knochenbruch, einer Verletzung der umgebenden Weichgewebe oder nach einer Operation am Knochen in das Knochengewebe gelangen. Manchmal wird ein Krankheitserreger über die Blutbahn gestreut und setzt sich im Knochen ab.
Auftreten können oft neben einer Knochenentzündung (Osteitis) eine Knochenmarkentzündung (Osteomyelitis), eine Knochenhautentzündung (Periostitis) und eine Gelenkentzündung (Arthritis).
Eine Osteitis (Knochenentzündung) wird begünstigt, wenn die körpereigene Abwehr geschwächt ist. Dies ist z. B. bei Diabetes mellitus (Zuckerkrankheit), bösartigen Tumoren, Einnahme bestimmter Medikamente oder bei weiteren Krankheiten wie z. B. einer HIV-Infektion der Fall. Des Weiteren wird die Infektion begünstigt, je mehr Gewebe abgestorben ist.
Symptome
Bei einr Knocheninfektion kommt es zur Eiterbildung. Es bestehen heftige Schmerzen an der betroffenen Stelle. Dort ist das Gewebe geschwollen und wärmer als in der Umgebung. Auch allgemein kann es zu Anzeichen der Infektion wie Fieber kommen. Durch die Entzündung kann es zu einer unwiederbringlichen Schädigung von Knochen- und Weichteilgewebe kommen.
Unter Umständen können sich später unnatürliche Verbindungsgänge mit entzündlichem Inhalt bilden (Fisteln). Bei Kindern können Wachstumsprobleme entstehen, wenn die natürlichen Wachstumsbereiche des Knochens angegriffen werden.
Bei einer möglichen gleichzeitigen Gelenkentzündung (Arthritis) kommt es ebenso zu Schmerzen sowie zu einer Bewegungseinschränkung. Bei Ausbreitung des Erregers über die Blutbahn kann es zu einer allgemeinen Entzündung (Sepsis, so genannte Blutvergiftung) kommen. Eine rechtzeitige Behandlung ist deshalb wichtig.
Diagnose
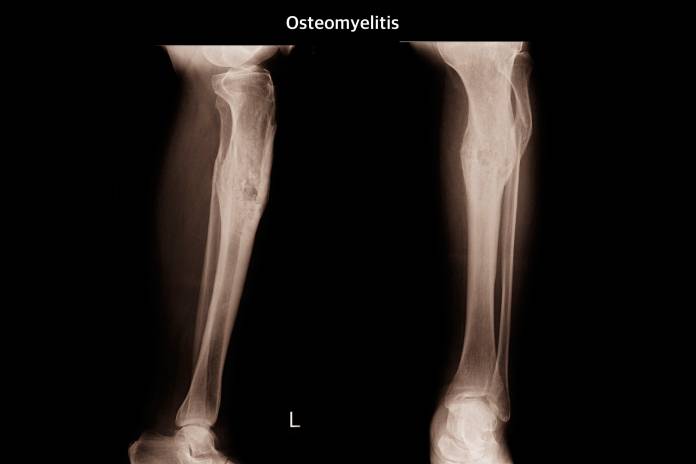
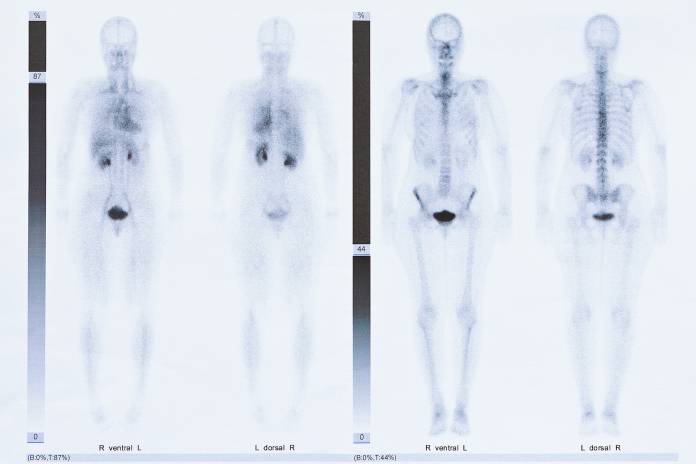
Bei entsprechenden Beschwerden erfolgt eine Befragung des Patienten (Anamnese) sowie eine körperliche Untersuchung. Im Röntgen zeigen sich Besonderheiten oft erst nach Wochen, dennoch ist es angebracht, die Röntgenuntersuchung durchzuführen. In weiteren bildgebenden Verfahren wie Szintigraphie, Computertomographie (CT) oder Magnetresonanztomographie (MRT) können oft Veränderungen gesehen werden. Blutuntersuchungen sind wichtig, um Entzündungsparameter zu bestimmen und Rückschlüsse auf einen Erreger ziehen zu können.
Differenzialdiagnose
Ein frühes Stadium einer Knocheninfektion kann manchmal mit einer starken Gewebeschwellung mit Folgeschäden (Kompartmentsyndrom) verwechselt werden.
Therapie
Konservative Therapie
Eine Knocheninfektion bedarf in aller Regel einer Behandlung mit Antibiotika. In vielen Fällen kann durch eine medikamentöse Therapie mit Antibiotika und durch eine Ruhigstellung aber keine Ausheilung erreicht werden, da die Antibiotika nur schlecht über Blutgefäße in den Entzündungsherd eindringen können.
Operation
Meist muss eine Operation durchgeführt werden, um die Knocheninfektion zu behandeln und ein Ausbreiten des Krankheitskeims zu verhindern. In den meisten Fällen erfolgt eine Vollnarkose zur operativen Behandlung einer Knochenentzündung.
Bisweilen wird, wenn eine Gliedmaße betroffen ist, eine stramme Manschette angelegt, um die Durchblutung vorübergehend zu stoppen (Blutsperre). Damit können Blutungen verringert und die Sicht auf den Operationsbereich gebessert werden.
Die Haut und das Weichgewebe wird eingeschnitten und der Knochen an der betroffenen Stelle mit einem Meißel eröffnet. Das geschädigte beziehungsweise abgestorbene Gewebe muss ausgeräumt werden. Falls ein Gelenk oder eine Sehnenscheide beteiligt ist, erfolgt eine sorgfältige Spülung.
Abhängig vom Befund müssen meist noch weitere Maßnahmen getroffen werden. Falls Fremdmaterialien wie Schrauben, Platten oder Nägel die Ausheilung der Entzündung behindern, müssen diese herausgeholt werden. Notwendig werden kann dann das Einsetzen einer Befestigungsstruktur, die außerhalb des Körpers liegt und nur mit Schrauben mit dem Knochen verbunden ist (Fixateur externe). Manchmal wird eine Saug-Spül-Drainage gebraucht. In bestimmten Fällen mit Gelenkbeteiligung kann es notwendig sein, die innere Gelenkhaut herauszuoperieren.
Nach den erforderlichen Maßnahmen werden in vielen Fällen Antibiotikaträger eingeführt, z. B. Schwämme oder Ketten. Auch werden oftmals Drainagen gelegt, um Wundsekret aufzufangen. Diese werden nach einigen Tagen meist wieder herausgezogen.
Häufig wird ein Verband angelegt, gegebenenfalls auch stabilisierende Schienen oder ein Gips. Oftmals muss aber auch eine so genannte offene Wundbehandlung stattfinden, bei der das Gewebe zunächst offen gelassen und erst später verschlossen wird.
Mögliche Erweiterungen der Operation
Falls sich unerwartete Befunde während der Operation zeigen oder wenn Komplikationen auftreten, kann es notwendig werden, weitere Maßnahmen durchzuführen, die zuvor nicht geplant waren.
Manchmal ist eine einzige Operation zur Behandlung der Entzündung nicht ausreichend. Wenn ausgedehnte Gewebebereiche herausgeholt werden müssen, kann später ein Folgeeingriff zur plastischen Rekonstruktion notwendig werden.
Komplikationen der Operation bei Knocheninfektion
Die Operation ist durch die bestehende Infektion erschwert und die Gefahr von Komplikationen höher als bei anderen Eingriffen. Dadurch, dass ein mehr oder weniger großer Gewebebereich entfernt werden muss, kann es zu Instabilität und Funktionseinschränkungen kommen. Durch die Operation können weitere Strukturen in der Nähe geschädigt werden. Es kann zu Blutungen, Nachblutungen und Blutergüssen kommen. Neuerliche Infektionen, Wundheilungsstörungen und Narbenbildungen können auftreten. Durch Verletzung von Nerven kann es unter anderem zu Sensibilitätsstörungen oder Lähmungserscheinungen kommen. Ein Knochenbruch kann während der OP vorkommen. Durch eine eventuelle Blutstauungsmanschette können Druckschäden oder Lähmungen verursacht werden. Die Knochen können in einer ungünstigen Position zueinander einheilen. Auch kann es zur Falschgelenkbildung kommen (Pseudarthrose), was die Stabilität stark einschränken kann. Manchmal kommt es zu Verschleiß, zur verminderten Beweglichkeit oder zur Steifigkeit von weiteren Gelenken. Knochen und Muskeln können durch die Bewegungseinschränkung schwächer werden. Auch ist es nicht ausgeschlossen, dass es zum so genannten Sudeck-Syndrom kommt, bei dem der Knochen stark abgebaut wird und sich eine schmerzhafte Entzündung ergibt. Die Bildung von Blutgerinnseln ist möglich. Im Kindesalter kann es zu Wachstumsproblemen kommen. Durch die Antibiotika können Nebenwirkungen ausgelöst werden. Bei einer Saug-Spül-Drainage kann es zu Kreislaufreaktionen kommen. Allergische Reaktionen jeden Schweregrades sind möglich.
Hinweis: Dieser Abschnitt kann nur einen kurzen Abriss über die gängigsten Risiken, Nebenwirkungen und Komplikationen geben und erhebt keinen Anspruch auf Vollständigkeit. Das Gespräch mit dem Arzt kann hierdurch nicht ersetzt werden.
Prognose
In den allermeisten Fällen kann durch eine Operation die Entzündung eingedämmt beziehungsweise zum Ausheilen gebracht werden. Eine Ausdehnung in die Blutbahn wird in der Regel verhindert. Dennoch kann es nicht ausgeschlossen werden, dass ein Entzündungsherd weiterhin besteht (Chronifizierung) oder es zu einem Wiederauftreten kommt (Rezidiv). Unter Umständen ist dies sogar noch lange Zeit nach der Behandlung möglich. Eine offene Wundbehandlung oder eine erneute Operation kann erforderlich sein.
Abgestorbenes Gewebe kann auch durch die Operation nicht wieder in den gesunden Zustand versetzt werden, so dass oft ein Defekt und eine eingeschränkte Funktion bestehen bleibt.
Hinweise
Vor der Operation
In vielen Fällen müssen Medikamente, die die Blutgerinnung hemmen, beispielsweise Marcumar® oder Aspirin®, vor einer Operation abgesetzt werden. Dies geschieht immer in Absprache mit dem Arzt.
Nach der Operation
Falls eine Operation unter ambulanten Bedingungen erfolgt, so sollte der Patient für 24 Stunden kein Auto mehr selbst fahren und keine Maschinen bedienen. Daher sollte er sich abholen lassen. Ebenfalls sollten bedeutsame Entscheidungen vertagt werden.
Ergeben sich stärkere Schmerzen, so können durch den Arzt Schmerzmedikamente gegeben werden.
Der betroffene Körperbereich muss einige Wochen lang besonders geschont werden. Eine Hochlagerung kann den Heilungsverlauf unterstützen. Der Bereich darf in der Zeit nicht belastet werden, möglicherweise sind Gehhilfen angezeigt. Die anderen Gelenke sollen viel bewegt werden. Krankengymnastik ist sinnvoll. Sport und andere Aktivitäten mit Belastungseinwirkung auf den betroffenen Körperteil sollten erst dann ausgeübt werden, wenn der Arzt keine besondere Gefährdung mehr darin sieht.
Regelmäßige Kontrolluntersuchungen (unter anderem mit Röntgen) sollten gewissenhaft eingehalten werden. Verbandwechsel werden in der Regel vom Arzt vorgenommen.
Bei Besonderheiten, die auf Komplikationen hindeuten könnten, sollte der Arzt kontaktiert werden, um eine eventuell notwendige Behandlung durchzuführen.
aktualisiert am 30.09.2022