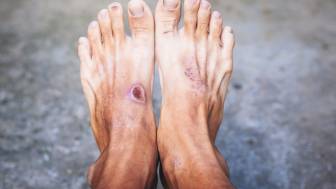
Diabetischer Fuß
Als diabetisches Fußsyndrom (DFS) werden Schäden am Fuß bezeichnet, die aufgrund eines Diabetes mellitus (Zuckerkrankheit) entstehen. Die Auswirkungen von Diabetes auf Gefäße und Nerven führen zur schlechten Heilung von kleinen Wunden, die zudem oft spät bemerkt werden. Ein schwerwiegender diabetischer Fuß kann zu erheblichen Störungen von wunden Stellen bis hin zum Absterben von Gewebe führen (Nekrose am Fuß, beziehungsweise deren Sonderform Gangrän). Aus diesem Grund müssen bei einem diabetischen Fußsyndrom manchmal Teile des Fußes amputiert werden. Das oberste Ziel der Behandlung ist es, eine Amputation zu verhindern. Wichtig ist es, Deformitäten des Fußes durch entlastende Methode zu behandeln, um Druckschmerzen zu vermeiden. Diabetiker sollten ihre Füße achtsam betrachten und regelmäßig kontrollieren und pflegen.

Ursachen für ein diabetisches Fußsyndrom (DFS)
Ein diabetischer Fuß entsteht aufgrund mehrerer Faktoren, die bei einem Diabetes vorliegen können. Diabetes mellitus ist eine häufige Erkrankung, bei der es zu einem Überschuss an Blutzucker kommt, welcher Schäden im ganzen Körper verursacht. Diabetes lässt sich im Wesentlichen in zwei Formen unterteilen, den Diabetes Typ 1 (sogenannter jugendlicher Diabetes) und den häufigeren Diabetes Typ 2 (sogenannter Altersdiabetes). Beim Diabetes Typ 1 sind bestimmte Zellen (Inselzellen) in der Bauchspeicheldrüse zerstört, die das Hormon Insulin herstellen. Weil zu wenig Insulin vorhanden ist, kann der Zucker (Glucose) aus dem Blut nicht gut in die Körperzellen aufgenommen werden und der Blutzuckerspiegel ist hoch. Beim Diabetes Typ 2 registrieren die Körperzellen hingegen das Insulin nicht richtig und können deshalb nicht gut die Glucose aus dem Blut aufnehmen. Dies hängt hauptsächlich mit der Lebensweise in der Gesellschaft zusammen wie mit ungesunder Ernährung, zu geringer körperlicher Bewegung und Übergewicht.
Dass sich ein diabetischer Fuß entwickelt, dafür sind vor allem drei Faktoren verantwortlich: Blutgefäßschäden (Makro- und Mikroangiopathie), Nervenschäden (Neuropathie, diabetische Polyneuropathie), Anfälligkeit für Infektionen.
Aufgrund von Veränderungen der Blutgefäße wie insbesondere Arteriosklerose wird das Gewebe nicht mehr richtig durchblutet. Es kommt zum Sauerstoffmangel in den entsprechenden Bereichen des Fußes. Gewebe kann absterben (Nekrose) und Geschwüre (Ulzera, Haut- und Gewebedefekte) können entstehen.
Der schlechte Zustand der Nerven (Neuropathie) sorgt dafür, dass der Patient am Fuß (beziehungsweise auch an anderen Körperteilen) nicht mehr so viel spürt wie vorher. Wunden, die sonst sofort bemerkt wurden, werden von Patienten mit fortgeschrittenem Diabetes erst spät registriert. Hinzu kommt, dass durch Muskellähmungen eine Fehlbelastung des Fußes gegeben sein kann. Verhornte Druckstellen und daraufhin Gewebeschäden und Wunden können entstehen. Schäden am diabetischen Fuß können daher auch dann auftreten, wenn der Zustand der Gefäße eigentlich gut ist.
Hinzu kommen Wundheilungsstörungen, die aufgrund der Erkrankung Diabetes bestehen. Die Wunden und geschädigten Gewebestellen können sich leicht mit Krankheitserregern (vornehmlich Bakterien) infizieren, da das Immunsystem etwas geschwächt ist.
Symptome, die ein diabetischer Fuß aufweisen kann
Die Auswirkungen von Diabetes am Fuß variieren sehr stark. Betroffene im frühen Stadium des diabetischen Fußsyndroms haben im Allgemeinen keine Beschwerden. Charakteristisch ist eine zunächst kleine Verletzung, die sich aufgrund der Gegebenheiten verschlimmert und entzündet.
Stehen Nervenschäden (Polyneuropathie) im Vordergrund, dann spüren Betroffene Dinge am Fuß nicht mehr, die sonst zu gewissen Schmerzen führen: Steinchen, Druckstellen, kleine Hautrisse, Entzündungen. Die Fußlast ist zudem nicht optimal verteilt. Die Ferse und der Mittelfußkopf werden besonders belastet, so dass sich dort eine stärkere Hornhautschicht bildet. Hier kann es zu Einblutungen und Einrissen kommen, so dass offene Stellen (Geschwüre) entstehen können. Das Krankheitsbild wird als Malum perforans bezeichnet.
Wenn die Durchblutung gestört ist, dann kommt es zu Symptomen wie Blässe, kalter Haut oder einer Blaufärbung. Die Haut ist auch durch die Minderdurchblutung anfällig gegenüber Verletzungen, insbesondere an den Zehen und an der Ferse.
An den auf diese Weise entstandenen offenen Stellen der Haut kann eine bakterielle Entzündung eintreten, die sich oft ausbreitet und größere Teile des Fußes gefährdet. Später kann Gewebe absterben (Nekrose).
Das Fußskelett kann durch Auswirkungen des Diabetes auch in Mitleidenschaft gezogen werden (Charcot-Fuß). Hinweise dafür sind Rötung und Schwellung des Fußes, Schmerzen treten nicht immer auf. Dafür besteht die Gefahr, dass das Fußskelett zusammenbricht.
Stadien des diabetischen Fußsyndroms
Ein diabetisches Fußsyndrom lässt sich anhand des Befundes in Stadien einteilen. Stadium 0 bezeichnet einen Fuß mit unversehrter Haut, bei Stadium 1 findet sich ein oberflächliches Geschwür. Stadium 2 und 3 beschreiben tiefgehende Geschwüre ohne beziehungsweise mit einer Infektion. Bei Stadium 4 finden sich abgestorbene Gewebestellen (Nekrosen) an Ferse oder Vorderfuß, in Stadium 5 zeigen sie sich an weiteren Bereichen des Fußes.
Diagnose beim diabetischen Fußsyndrom
In einer Anamnese (Untersuchungsgespräch) spricht der Arzt mit dem Patienten und erfährt, welche Symptome bemerkt wurden und ob es sonstige Vorerkrankungen gibt. Im Zusammenhang mit dem diabetischen Fuß stehen auch die soziale Situation, die häusliche Versorgung und eine ausreichende Pflege der Füße und des ganzen Körpers. An das Arzt-Patienten-Gespräch schließt sich eine gründliche körperliche Untersuchung an, bei dem der Zustand der Füße und anderer Körperbereiche und Organe genau beurteilt wird. Auch werden die Fußpulse ertastet. Die Sensibilitätsstörungen können mit einem Stimmgabeltest beurteilt werden, bei dem eine vibrierende Stimmgabel an den Knöchel gehalten wird. Auch sinnvoll ist es, die Reflexe zu testen.
Zur Laboruntersuchung wird dem Patienten Blut abgenommen und auf Werte wie den Blutzuckerspiegel, aber auch Entzündungszeichen (z. B. CRP = C-reaktives Protein) kontrolliert. Der Zustand der Blutgefäße lässt sich über bildgebende Verfahren wie eine spezielle Ultraschalluntersuchung mit Messung des Blutflusses (Doppler-Sonographie) oder eine Gefäßdarstellung im Röntgen durch Kontrastmittel (Angiographie) beurteilen. Der Sauerstoffgehalt des Blutes beziehungsweise Sauerstoffpartialdruck kann über die Haut (transkutan) bestimmt werden. Bei verdächtigen Wunden wird ein Abstrich genommen, um ihn auf Krankheitskeime zu untersuchen, die bei einer Wundinfektion eine Rolle spielen können. Um mögliche Schäden der Fußknochen erkennen zu können, kann eine Röntgenaufnahme oder eine Szintigraphie (eine nuklearmedizinische Untersuchung) erfolgen.
Therapie des diabetischen Fußes
Die Therapie beginnt bei der Vorbeugung. Grundsätzlich sollte verhindert werden, dass es zu Schäden kommt, die nur noch durch Amputation zu behandeln sind. Um die Folgen von Diabetes am Fuß zu verhindern, muss auch der Diabetes im Allgemeinen hinlänglich behandelt und eingestellt werden. Immer nützlich ist eine Schulung für Diabetiker, auch um sie auf die Wichtigkeit aufmerksam zu machen, einem diabetischen Fuß vorzubeugen.
Aufgrund der verminderten Wahrnehmung von Schmerzen und der Anfälligkeit für Schäden sollten Diabetiker einen großen Wert darauf legen, die Füße gründlich zu pflegen und immer wieder zu kontrollieren. Sollte eine Verletzung oder eine andere Auffälligkeit am Fuß bestehen, dann sollte dies unbedingt vom Arzt überprüft werden. Der Druck auf die kritischen Stellen am Fuß sollte wegfallen. Dies lässt sich unter anderem mit bestimmten Schuheinlagen oder orthopädisch geformten Schuhen erreichen. Damit versucht man auch, Deformitäten des Fußes wie Hallux valgus oder Hammerzehe zu begegnen. Wenn nicht anders möglich, sollten Deformitäten rechtzeitig operiert werden.
Die ärztliche Behandlung hängt vom genauen Befund ab. An Wunden aufgrund des diabetischen Fußsyndroms können abgestorbene und zu stark beeinträchtigte Gewebeanteile entfernt werden. Die Prozedur wird Débridement genannt. Die Wunden bekommen eine feuchte Wundbehandlung: Feuchte Verbände mit Kochsalzlösung werden aufgebracht und zweimal täglich gewechselt. Antibiotika werden eingesetzt, um bei Wunden oder offenen Stellen einer Infektion mit Bakterien vorzubeugen.
Durchblutungsstörungen aufgrund von verengten Arterien beziehungsweise einer Arteriosklerose können über einen Gefäßkatheter behandelt werden. Dazu wird mit dem Katheter ein Ballon eingeführt und an der verengten Stelle befüllt. Das Gefäß wird aufgedehnt und gegebenenfalls wird eine innere Gefäßschienung, ein Stent, eingelegt. Massive Gefäßverschlüsse werden oft mit einer Bypass-Operation behandelt. Bei weniger starken Schäden kommen Medikamente zum Einsatz, die den Blutfluss bessern, z. B. Acetylsalicylsäure (ASS, Aspirin®).
Wenn keine andere Behandlung mehr sinnvoll ist, da sich eine Nekrose (abgestorbenes Gewebe) beziehungsweise eine Gangrän gebildet hat, dann kann eine Amputation unumgänglich sein. Sie kann z. B. einzelne Zehen, den Vorderfuß oder den ganzen Fuß einbeziehen.
Prognose
Ein diabetischer Fuß ist eine sehr ernstzunehmende Störung, da sich der Zustand rasch verschlechtern kann und Patienten dies teils nicht rechtzeitig bemerken. Diabetes ist für eine Vielzahl von Fällen, die eine Amputation erfordern, verantwortlich. Dies kann zum großen Teil verhindert werden, wenn Patienten sich ausgiebig um den Zustand ihrer Füße kümmern und sich rechtzeitig in Behandlung begeben.
- Deutsche Diabetes Gesellschaft: Internationale Leitlinien zum diabetischen Fuß, (online, letzte Prüfung 22.02.22)
aktualisiert am 27.02.2020