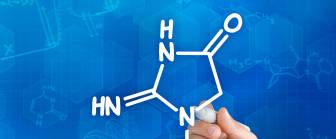
Kreatinin
Was ist Kreatinin?
Kreatinin ist ein Stoffwechsel-Abbauprodukt, das aus Kreatin entsteht. Kreatin ist ein Stoff, der zur Versorgung der Muskulatur mit Energie beiträgt. Es wird in der Leber, der Bauchspeicheldrüse und in den Nieren aus Aminosäuren (Glycin, Arginin, Methionin) gebildet oder mit der Nahrung (frisches Fleisch und Fisch) aufgenommen.
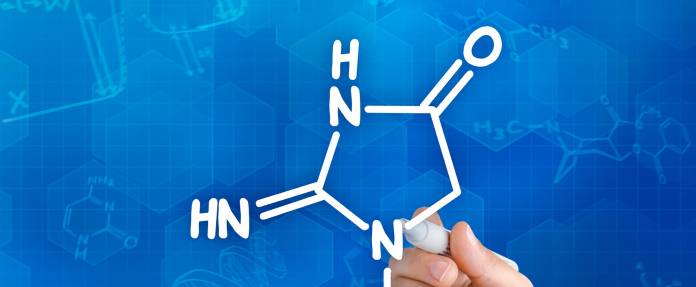
Der größte Teil des Kreatins befindet sich in der Skelettmuskulatur, der Herzmuskulatur oder im Gehirn. Geringe Mengen kommen in fast jeder Zelle des Körpers vor. Etwa ein bis zwei Prozent des Kreatins werden täglich zu Kreatinin abgebaut. Kreatinin selbst hat keine Funktion und wird über die Nieren ausgeschieden.
Wenn die Nierenfunktion eingeschränkt ist, steigt der Kreatinin-Wert im Blut. In der Blutuntersuchung ist Kreatinin der wichtigste Wert zur Beurteilung der Nierenfunktion. Allerdings wird der Kreatinin-Anstieg erst messbar, wenn die Filterleistung der Niere bereits um 50 Prozent reduziert ist. Außerdem wird mit der sogenannten Kreatinin-Clearance („Klärfähigkeit“) bestimmt, wie schnell die Nieren Kreatinin aus dem Blut entfernen können. Dafür wird bestimmt, wie viel Kreatinin im Blut ist und wie viel davon wieder im Urin auftaucht. Die Kreatinin-Clearance ist empfindlicher als die Bestimmung der Kreatininwerte im Blutserum, schon leichte Nierenfunktionsstörungen können damit erkannt werden.
Welche Bedeutung hat Kreatinin?
Kreatinin ist ein Abbauprodukt des Muskelstoffs Kreatin. Etwa ein bis zwei Prozent des Kreatins werden täglich in Kreatinin umgewandelt und über die Nieren ausgeschieden (etwa 1 bis 1,5 Gramm in 24 Stunden). Kreatinin selbst hat für den Körper keine Bedeutung. Die Konzentration im Blutserum wird jedoch als wichtiger Laborparameter für die Beurteilung der Nierenfunktion herangezogen.
Normalwerte von Kreatinin
Der Kreatininwert wird in der Regel im Blutserum gemessen. Der Normalwert für liegt für Männer und Frauen in verschiedenen Bereichen. Die Werte werden laborabhängig angegeben in Milligramm pro Deziliter (mg/dl) oder Mikromol pro Liter (µmol/l).
| Referenzbereich in mg/dl | Referenzbereich in µmol/l | |
|---|---|---|
| Frauen | 0,5-0,9 mg/dl | 44-80 µmol/l |
| Männer | 0,5-1,1 mg/dl | 44-87 µmol/l |
In Abhängigkeit von Alter, Muskelmasse, Geschlecht und Vorerkrankungen kann der Kreatininwert individuell starke Unterschiede aufweisen.
Ein weiterer Laborparameter ist die sogenannte Kreatinin-Clearance (aus dem Englischen für „Klärung“ oder „Reinigung“). Sie besagt, wie viel Blut die Nieren über einen bestimmten Zeitraum von Kreatinin befreien. Kreatinin ist ein harnpflichtiger Stoff. Dies sind Stoffe, die der Körper über den Urin ausscheiden muss. Der Wert der Kreatinin-Clearance gibt Auskunft über die Filtrationsleistung der Nieren. Die Clearance ist empfindlicher als die Bestimmung der Kreatininwerte im Blut, sie zeigt schon leichte Nierenfunktionsstörungen an. Allerdings ist die Durchführung der Untersuchung etwas aufwändiger als die reine Kreatinin-Bestimmung.
Zunächst wird die Kreatinin-Konzentration im Blut bestimmt, dann über den Zeitraum von 24 Stunden Urin gesammelt. Im Anschluss wird die Kreatinin-Konzentration erneut im Blut und im gesammelten Urin bestimmt. Daraus wird die Kreatinin-Clearance berechnet, die besagt, wie viele Milliliter Blut die Nieren pro Minute von Kreatinin gereinigt haben. Sie gilt als Maß für die sogenannte glomeruläre Filtrationsrate (GFR), ein Parameter dafür, wie viel Blut über die Nieren gefiltert wird und wie viel Urin daraus entsteht. Bei Nierenerkrankungen ist die glomeruläre Filterationsrate erniedrigt und der Wert wird meist zur Verlaufskontrolle von Nierenerkrankungen bestimmt.
Die Kreatinin-Clearance ist abhängig von Alter, Geschlecht und Körperoberfläche. Folgende Tabelle gibt die Normwerte in Milliliter pro Minute an.
| Alter in Jahren | Frauen | Männer |
|---|---|---|
| 25 | 70 -110 ml/min | 95-140 ml/min |
| 50 | 50-100 ml/min | 70-115 ml/min |
| 75 | 35-60 ml/min | 50-80 ml/min |
Wann ist Kreatinin erhöht?
Der Kreatininwert ist erhöht, wenn er bei Frauen über 0,9 mg/dl oder 80 µmol/l oder für Männer über 1,1 mg/dl beziehungsweise 87 µmol/l beträgt. Kreatinin wird über die Nieren ausgeschieden. Daher steigt der Kreatininwert im Blut, wenn die Nieren nicht mehr richtig arbeiten. Allerdings wird der Kreatininanstieg im Blut erst messbar, wenn die Nierenleistung bereits um 50 Prozent reduziert ist. Sowohl chronische Nierenerkrankungen als auch akutes Nierenversagen können dies verursachen.
Chronische Nierenerkrankungen können verursacht werden durch verschiedene Störungen, von denen die wichtigsten im Folgenden aufgeführt sind.
Bluthochdruck
Eine Nierenerkrankung kann durch einen Bluthochdruck entstehen, aber auch selbst zu einem Bluthochdruck führen. Ein dauerhaft erhöhter Blutdruck (über 140/90 mmHg) führt zu Blutgefäßschäden, auch in der Niere. Veränderungen wie Verkalkungen (Arteriosklerose), Wandverhärtungen, Entzündungen, Blutgerinnselbildung und ein verschlechterter Blutfluss durch die Nieren können entstehen. Die Nieren geben vermehrt Hormone ab, die den Blutdruck steigern, damit die Blutversorgung der Niere verbessert wird. Dadurch kommt es zu einem Teufelskreis. Zunächst kommt es zu Schäden in den kleinsten Gefäßen, die verhärten und gerade in der Niere schlechter das Blut filtern. Später werden zunehmend größere Gefäße geschädigt. Es entwickelt sich langsam eine Nierenfunktionsstörung (chronische Niereninsuffizienz).
Nierenerkrankung und Bluthochdruck verlaufen anfangs symptomlos. Daher muss bei Betroffenen mit Bluthochdruck auf die Nierenwerte geachtet werden. Bei Patienten mit Nierenerkrankungen muss umgekehrt der Blutdruck regelmäßig geprüft werden.
Diabetes mellitus
Ein erhöhter Blutzucker schädigt ebenfalls die kleinsten Blutgefäße der Nieren. Die Blutgefäßwände werden gereizt und verdicken sich. In den Gefäßinnenwänden bilden sich entzündliche Veränderungen und Ablagerungen, dadurch wird der Blutfluss zunehmend eingeschränkt. Die Nieren versuchen gegenzusteuern, indem sie den Blutfluss steigern. Dadurch verschlimmert sich die Störung. Die Niere kann größere Blutbestandteile wie Eiweiße schlechter zurückhalten. Anfangs ist dies an einer erhöhten Konzentration von Albumin (einem Eiweißstoff) im Urin feststellbar, Symptome bestehen zunächst noch nicht. Sind die Nieren bereits durch den hohen Blutzucker geschädigt, wird dies als diabetogene Nephropathie bezeichnet. Wird zu diesem Zeitpunkt nicht gezielt behandelt und besteht weiter ein hoher Blutzuckerwert, kommt es zur weiteren Schädigung der Niere. Weitere lebenswichtige Eiweißstoffe werden über den Harn ausgeschieden. Die Eiweißstoffe können auch zu Schäden an der Membran in der Niere führen. Im schlimmsten Fall kommt es zum Nierenversagen.
Glomerulonephritis
Die Glomerulonephritis ist eine Entzündung der Nierenkörperchen (Glomeruli), ohne dass Bakterien beteiligt sind. Von dieser Erkrankung gibt es primäre und sekundäre Formen. Die primäre Glomerulonephritis entsteht innerhalb der Niere, während die sekundäre Glomerulonephritis aufgrund von Störungen außerhalb der Niere hervorgerufen wird. Bei der Glomerulonephritis reagiert die Niere auf schädigende Stoffe, die im Filtersystem hängenbleiben, mit einer Entzündung. Die Entzündung kann akut oder chronisch verlaufen. Wenn die akute Glomerulonephritis rechtzeitig erkannt wird, besteht eine Aussicht auf Heilung, wohingegen eine chronische Entzündung in der Regel zu dauerhaften Schäden führt.
Polyzystische Nephropathie
Durch diese Erbkrankheit bilden sich im Nierengewebe flüssigkeitsgefüllte Kammern (Zysten). Schreitet die Erkrankung fort, dann verdrängen die Zysten mehr und mehr das Nierengewebe. Wird die Erkrankung rechtzeitig festgestellt, dann kann das Geschehen durch die richtige Behandlung verzögert, aber nicht aufgehalten werden.
Chronische Harnwegsinfektionen
Insbesondere kann eine Nierenbeckenentzündung auch eine Entzündung des Nierengewebes mit sich bringen. Die Nierenbeckenentzündung entsteht durch aufsteigende Bakterien nach einer Harnblasenentzündung. Diese gelangen über den Harnleiter in das Nierenbecken und die Entzündung kann sich auf die gesamte Niere ausbreiten. Frauen sind häufiger betroffen und meist tritt die Entzündung nur an einer Niere auf. Wird die Nierenbeckenentzündung nicht behandelt, können sich im Gewebe Vernarbungen bilden, die die Nierenfunktion beeinträchtigen.
Systemerkrankungen
Nierenerkrankungen können entstehen, wenn sich im Rahmen von Allgemeinerkrankungen (Systemerkrankungen) Entzündungen der kleinen Nierengefäße entwickeln. Zu diesen Krankheiten gehört beispielsweise der Lupus erythematodes, eine Erkrankung, bei der das Immunsystem körpereigene Zellbestandteile angreift (Autoimmunkrankheit).
Ein akutes Nierenversagen kann durch viele verschiedene Auslöser entstehen, es beschreibt einen plötzlichen Abfall der Nierenfunktion. Substanzen, die eigentlich über die Niere ausgeschieden werden (neben Kreatinin zum Beispiel auch Harnstoff), bleiben vermehrt im Blut, sodass Vergiftungserscheinungen auftreten können. Ein akutes Nierenversagen muss umgehend behandelt werden, da ansonsten Lebensgefahr besteht. Zu den Ursachen von akutem Nierenversagen gehören:
- schwere Flüssigkeitsverluste (zum Beispiel durch Blutverlust bei Operationen oder Unfällen)
- Nierenschäden durch Bakterien, Gifte oder Schwermetalle
- die Einnahme einiger Medikamente wie Acetylsalicylsäure (ASS) oder bestimmter Antibiotika (beispielsweise Cephalosporine)
- Blockierung des Harnabflusses durch Tumore oder Nierensteine
- Gefäßverschluss der Nierengefäße durch Blutgerinnsel
Außerdem können Muskelverletzungen, eine Entzündung von Haut und Muskulatur oder Krampfanfälle zu erhöhten Kreatininwerten führen.
Wann ist Kreatinin erniedrigt?
Die Untergrenze für Kreatinin liegt für Frauen und Männer bei 0,5 mg/dl bzw. 44 µmol/l. Ein niedriger Kreatininwert kann als Zufallsbefund bei Menschen mit starkem Untergewicht oder Verkümmerung der Muskulatur (Muskelatrophie) gefunden werden, hat aber keine medizinische Bedeutung.
Was macht der Arzt bei verändertem Kreatininwert?
Ein erhöhter Kreatininwert sagt noch nichts über die Ursache der Veränderung aus. Eine Nierenfunktionsstörung ist aufgrund der Grenzwertüberschreitung wahrscheinlich, aber eine eindeutige Diagnose wird der Arzt erst nach weiteren Untersuchungen stellen können. Hilfreich sind weitere Blutuntersuchungen und Urinuntersuchungen sowie Ultraschalluntersuchungen. Manchmal werden unter Ultraschallkontrolle Gewebeproben der Nieren entnommen und unter dem Mikroskop untersucht.
Die Therapie greift an der zugrundeliegenden Ursache an. Sind die Nieren bereits fortgeschritten geschädigt (chronische Niereninsuffizienz), wird die Ursache möglichst beseitigt, um eine weitere Schädigung zu verhindern.
Des Weiteren können bei Betroffenen mit hohen Kreatininwerten folgende Maßnahmen angezeigt sein:
- Einnahme von blutdrucksenkenden Medikamenten, um einen erhöhten Blutdruck unter Kontrolle zu bringen
- bei einem Diabetes mellitus werden, abhängig vom Diabetes-Typ, die Blutzuckerwerte mit Insulin oder Tabletten eingestellt
- bei einer Nierenbeckenentzündung wird ein Antibiotikum gegeben
- Sicherstellen einer guten Flüssigkeitsversorgung (Wasser, Tees wie beispielsweise Löwenzahn, Basilikum oder Ingwer) oder auch Lebensmittel mit hohem Wasseranteil (Wassermelonen, Gurken) – jedoch nicht bei Patienten mit bestehender chronischer Niereninsuffizienz, die ihre Flüssigkeitsaufnahme mit dem Arzt besprechen müssen, weil zu viel Flüssigkeit ihnen schaden kann
- eventuell die Einnahme von harntreibenden Medikamenten
- da bestimmte Medikamente die Nieren schädigen (etwa einige Schmerzmittel, Antibiotika), sollte deren Einnahme nur nach Absprache mit dem Arzt erfolgen, gegebenenfalls setzt der Arzt die Mittel ab
- regelmäßige Blutuntersuchung (auch Elektrolyte und Blutfettwerte)
Die Niereninsuffizienz schreitet häufig fort, obwohl eine Behandlung durchgeführt wird. Dann kann es notwendig werden, dass eine Dialyse („Blutwäsche“, Behandlungsmethode zur Entfernung von schädigenden Substanzen aus dem Blut) oder eine Nierentransplantation durchgeführt wird.
aktualisiert am 30.07.2019