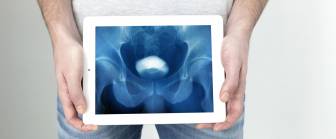
Ausscheidungsurographie
Die Ausscheidungs-Urographie (Intravenöse Pyelographie) ist ein Röntgen der Nieren und der ableitenden Harnwege im Anschluss an die Gabe eines Kontrastmittels in die Blutbahn. Dieses Kontrastmittel wird von den Nieren in Richtung Nierenbecken und Harnleiter ausgeschieden. In der Röntgendarstellung können verschiedene Auffälligkeiten im Harntrakt erkennbar sein. Krankhafte Veränderungen wie Harnsteine oder Engstellen lassen sich daher diagnostizieren. Weitere Bezeichnungen für die Ausscheidungs-Urographie sind die Abkürzung AUG sowie Urogramm.
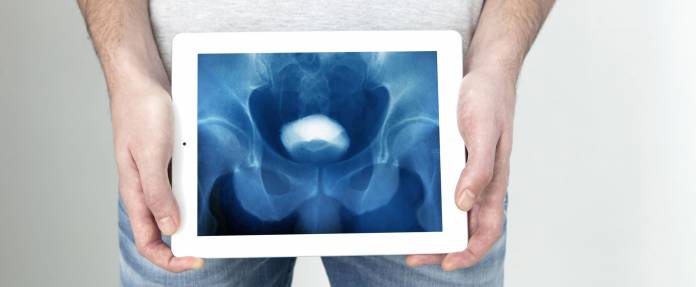
Die Ausscheidungs-Urographie - wann wird sie durchgeführt?
Durch die Ausscheidungs-Urographie lassen sich Niere, Nierenbecken, Harnleiter und Harnblase unter Verwendung eines Kontrastmittels abbilden. Hierdurch ist die Feststellung bestimmter Auffälligkeiten in diesen Strukturen möglich. So können Verengungen des Harnleiters, Harnsteine, Tumore sowie Fehlentwicklungen der Harnwege diagnostiziert werden. Die Ausscheidungs-Urographie kann z. B. durchgeführt werden, wenn der Patient über bestimmte Symptome klagt oder wenn vorherige Untersuchungsmethoden unklare Befunde zeigten. Anlässe für die Untersuchung können beispielsweise Koliken (stärker und schwächer werdende ausgeprägte Schmerzen) beziehungsweise Flankenschmerzen, ein Harnstau, Blutbeimengungen im Harn, häufige Harnwegsinfekte oder Verletzungen sein.
Wie funktioniert die Ausscheidungsurographie?
In einer herkömmlichen Röntgenaufnahme können die Nieren nur undeutlich und die Harnwege so gut wie gar nicht gesehen werden. Aus diesem Grunde wird ein Kontrastmittel gegeben, das sich im Röntgenbild gut von der Umgebung abhebt. Bei der Ausscheidungs-Urographie wird die Kontrastsubstanz durch Einspritzen in eine Vene in den Körper eingebracht. Durch die Niere wird die Substanz in den Harntrakt gefiltert. Nach einiger Zeit hat sich so viel Kontrastmittel dort angesammelt, dass sich die Hohlstrukturen auf den Aufnahmen abzeichnen. Es werden mehrere Röntgenbilder aufgenommen, damit eine Begutachtung im zeitlichen Verlauf möglich ist.
Ablauf einer Ausscheidungsurographie
Vor dem Röntgen durch Ausscheidungs-Urographie wird meist ein Abführmittel gegeben, damit störende Blähungen beseitigt werden. Für mehrere Stunden vor der Untersuchung sollte der Patient nichts mehr essen oder trinken. Sind Allergien bekannt, müssen sie dem Arzt mitgeteilt werden. Wenn bei einer Patientin die Möglichkeit besteht, dass sie schwanger ist, muss sie dies ebenfalls berichten.
Die Untersuchung beginnt meist mit einer Röntgen-Leeraufnahme ohne die Kontrastsubstanz. Dann erfolgt die Einspritzung des Kontrastmittels in eine Vene, was meist am Arm (z. B. in der Ellenbeuge) geschieht. Nach einer Hautdesinfektion wird eine Kanüle eingestochen, über die das Mittel mit einer Spritze oder auch durch eine Kurzinfusion verabreicht wird.
Daraufhin werden nach bestimmten Zeiträumen (Minuten bis eine Stunde) Röntgenbilder der Nieren und des Harntraktes angefertigt. Manchmal werden nach bis zu 24 Stunden noch Spätbilder gemacht. Ein Arzt begutachtet die Röntgenaufnahmen und achtet auf Auffälligkeiten in der Niere und in den Harnwegen.
Mögliche Komplikationen bei der Ausscheidungs-Urographie
Hauptsächlich kann es bei der Ausscheidungs-Urographie durch das Kontrastmittel zu allergischen Reaktionen kommen. Es sind Probleme an der Einstichstelle der Kanüle möglich, beispielsweise Blutungen, Blutergüsse, Narbenbildungen und Infektionen. Da die Methode mittels Röntgen arbeitet, besteht eine bestimmte mäßige Strahlenbelastung. Durch Röntgenstrahlung kann es zu Erbgutschäden in den Zellen kommen, so dass es nicht ausgeschlossen werden kann, dass Krebs hervorgerufen werden könnte.
Alternativen oder ergänzende Untersuchungen
Die Röntgenaufnahme von Nierenbecken und Harnleiter kann auch mit einer retrograden Ureteropyelographie durchgeführt werden. Dazu wird das Kontrastmittel von unten über die Harnwege bis in den Harnleiter eingespritzt. Diese Untersuchung ersetzt vor allem dann die Ausscheidungs-Urographie, wenn eine Kontrastmittelallergie vorhanden ist. Auch andere bildgebende Untersuchungen mit oder ohne Kontrastmitteleinbringung können vorgenommen werden, z. B. Computertomographie (CT) oder Ultraschall. In einer Blasenspiegelung (Zystoskopie) können Harnblase und Harnröhre beurteilt werden.
Letzte Aktualisierung am 11.12.2020.